Warum eine Alternative zur Endarterektomie?
Die grossen randomisierten Studien (NASCET [
1], ECST [
2], ACAS [
3], ACST [
4]), welche den Vorteil der Karotis-Endarterektomie in der Prävention von Schlaganfällen gegenüber der medikamentösen Therapie bei Karotisstenose bewiesen haben, wurden von selektionierten Chirurgen bei hochselektionierten Patienten durchgeführt. Zum Beispiel wurde in der ACAS-Studie [
3], welche den Stellenwert der Endarterektomie gegenüber der medikamentösen Behandlung bei Patienten mit asymptomatischer Karotisstenose untersucht hat, nur jeder 25. Patient, welcher «gescreent» wurde, in die Studie eingeschlossen. Extrem streng war in dieser Studie auch der Selektionsprozess für die beteiligten Spitäler/Chirurgen: das Spital gesamthaft und jeder einzelne Chirurg mussten eine Komplikationsrate (Mortalität oder Schlaganfallrate) von <3% aufweisen, um an der Studie teilnehmen zu können. Wenn eine neurologische Komplikation im Rahmen der Endarterektomie bei einem Studienpatient stattfand, wurde der Chirurge untersucht und die Studienleitung entschied, ob er an der Studie weiterhin teilnehmen konnte oder nicht [
5]. Dieser pointierte Selektionsprozess war extrem erfolgreich und die chirurgischen Resultate in der ACAS-Studie waren exzellent mit einer perioperativen Mortalität von 0,1% und Schlaganfallrate von 2,3% [
3].
Solche Komplikationsraten widerspiegeln kaum die Realität der Karotis-Endarterektomie. Als Beispiel dient eine Untersuchung, in der über 100000 Karotis-Endarterektomien in den USAanalysiert wurden. Dabei wurden die Resultate von zwei randomisierten Studien (ACAS und NASCET) mit den Gesamtresultaten der Zentren selbst und mit anderen Zentren verglichen [
5]. Diese Analyse zeigte, obwohl die 30-Tage-Mortalität bei 0,1% in der ACAS- und bei 0,6% in der NASCET-Studie lag, dass die Gesamtereignisrate in den gleichen Spitzenspitälern im gleichen Zeitraum 1,4% betrug. Spitäler mit einem niedrigen Operationsvolumen hatten eine Mortalität von 2,5%. Somit bestand zwischen der Mortalität in der ACAS-Studie und der Mortalität in Zentren mit niedrigem Operationsvolumen ein 25facher Unterschied. Im Ontario Registry wurden die Resultate von mehr als 6000 Endarterektomien, welche zwischen 1994 und 1997 in Kanada durchgeführt wurden, zusammengestellt [
6]. Die 30-Tage-Mortalitätsoder Schlaganfallrate betrug gesamthaft 6,0%. Folgende unabhängige Risikoprädiktoren wurden in dieser Studie herauskristallisiert: symptomatische Karotisstenosen (Risikoerhöhung um 70%), kontralateraler Karotisverschluss (um 70%), Herzinsuffizienz (um 80%) und Diabetes mellitus (um 30%). Bemerkenswert ist, dass in dieser Studie, wie übrigens in allen grossen randomisierten Endarterektomie-Studien, die kardialen Komplikationen (Herzinfarkt) nicht erfasst wurden. Dies ist bedenklich, wenn man schätzt, dass die Prävalenz einer signifikanten koronaren Herzkrankheit bei Patienten mit Karotisstenose auch in Abwesenheit von kardialen Symptomen zwischen 25% und 60% liegt [
7]. Somit dürfte die Gesamtkomplikationsrate noch höher liegen.
Patientengruppen, die ein besonderes Risiko für die Chirurgie aufweisen
Einer der grössten Nachteile der Chirurgie, wenn nicht der grösste Nachteil überhaupt, besteht in der beträchtlichen Beeinflussung der Resultate durch die Komorbiditäten des Patienten. Sogar an weltberühmten Zentren wie der Cleveland Clinic schwankten die Resultate der Endarterektomien je nach Komorbiditäten des Patienten signifikant, mit 0,3% 30-Tage-Mortalität bei Niedrigrisiko- vs. 4,4% bei Hochrisikopatienten (definiert als koronare Bypass-Operation in den letzten 6 Monaten, Anamnese von Herzinsuffizienz, schwere chronisch-obstruktive Lungenerkrankung oder mittelschwere bis schwere Niereninsuffizienz) [
8]. Ein Hochrisiko-Merkmal für die Karotis-Endarterektomie, mit dem wir mehr und mehr konfrontiert sein werden, ist das fortgeschrittene Alter. Eine Studie, welche über 2000 Patienten mit Endarterektomie untersucht hat, zeigte, dass die 30-Tage-Mortalität nach Karotis-Chirurgie bei Patienten >80 Jahre bei 5% lag [
9]. Diese Patientenpopulation können wir schlecht konservativ behandeln, weil gerade ältere Patienten am meisten von einer Revaskularisation der Karotis profitieren [
10].
Es gibt mindestens eine Patientengruppe, bei der auch die meisten Chirurgen einverstanden sind, dass die Endarterektomie keine gute Option ist, nämlich die Restenose nach Chirurgie. In der Tat ist die Komplikationsrate eines erneuten chirurgischen Eingriffs beträchtlich. Die beste Studie, um dies abzuleiten, ist eine Serie von fast 400 Endarterektomien, durchgeführt von einem einzigen Chirurgen [
11]. Er hat seine Operationsresultate der De-novo-Läsionen und der Restenose nach Chirurgie verglichen. Obwohl die Schlaganfallrate in den primären Operationen extrem niedrig war (0,8%), war sie in den Restenose-Operationen um das 6fache erhöht (4,8%; p = 0,015). Die Rate der Hirnnervenlähmungen stieg ebenfalls massiv (5,3% vs. 17,0%; p <0,001).
Eine weitere Patientengruppe, die ungünstige Resultate nach Chirurgie aufweist, ist jene mit einer schweren Karotisstenose, welche gleichzeitig eine Bypass-Operation wegen fortgeschrittener koronarer Herzkrankheit benötigt. Eine vor kurzem publizierte systematische Analyse von fast 9000 Patienten hat gezeigt, dass unabhängig, ob die Karotis und die Koronarien gleichzeitig oder sequentiell angegangen wurden, die chirurgischen Resultate mit einer 30-Tage-Mortalität-, Schlaganfall- oder Herzinfarktrate von 10–12% verbunden waren [
12]. In dieser Patientenpopulation, Individuen mit schwerer kontralateraler Karotisstenose/-verschluss, bestand eine noch höhere Komplikationsrate als in einer ohne kontralaterale Karotis-Pathologie (Odds ratio 2,5 für Mortalität oder Schlaganfall; p = 0,001). Operationen bei symptomatischer Karotisstenose wiesen ebenfalls deutlich erhöhte Komplikationsraten auf als solche bei asymptomatischen Individuen (OR 1,8; p = 0,008) [
13]. Diese Daten verdeutlichen, dass es Patientengruppen gibt, die prohibitive Komplikationsraten nach Endarterektomie aufweisen und stellen somit die Basis für die Entwicklung von alternativen Revaskularisationsmethoden der Karotis dar.
Entwicklung und Technik des Karotis-Stentings
Man schätzt, dass bis 1999 ungefähr 3000 perkutane Eingriffe an den Karotiden weltweit durchgeführt wurden. Zunächst wurden nur Dilatationen mit Ballon-Kathetern durchgeführt, im Verlauf ersetzte die Stent-Einlage aufgrund der besseren Resultate, die reine Ballon-Angioplastie. Vom Jahr 2000 an nahm die Anzahl der perkutanen Karotis-Interventionen exponentiell zu. Man schätzt, dass 2003 lediglich in den USA ca. 15000 Karotis-Stenting-Eingriffe durchgeführt wurden (ungefähr 10% aller Endarterektomien). Die rasche Zunahme der Fallzahlen hat mehrere Erklärungen: die zunehmende Erfahrung der Interventionalisten, die optimierte plättchenhemmende Therapie (Aspirin und Clopidogrel) und die technischen Fortschritte im Materialwesen (Katheter, Ballone und insbesondere Embolieprotektionssysteme). Der Eingriff wird, ähnlich wie bei der Herzkatheteruntersuchung, durch einen femoralen arteriellen Zugang in Lokalanästhesie durchgeführt. Mittels Digitalsubstraktionsangiographie werden vor und nach dem Eingriff die Verhältnisse sowohl lokal (Abb. 1) als auch intrakraniell (Abb. 2) erfasst. Distale Embolieprotektionssysteme (Abb. 3, 4), welche die Inzidenz von neurologischen Ereignissen beim Karotis-Stenting signifikant reduziert haben [14, 15], sollten konsequent gebraucht werden. Der Patient wird postinterventionell neurologisch und hämodynamisch überwacht und meistens am nächsten Tag entlassen. Die nötigen prä- und postinterventionellen Massnahmen / Untersuchungen sind in Tabelle 1 zusammengefasst. Im Gegensatz zu den Koronareingriffen ist die Restenose nach Stenting der Karotis selten (4–7%) [
16].
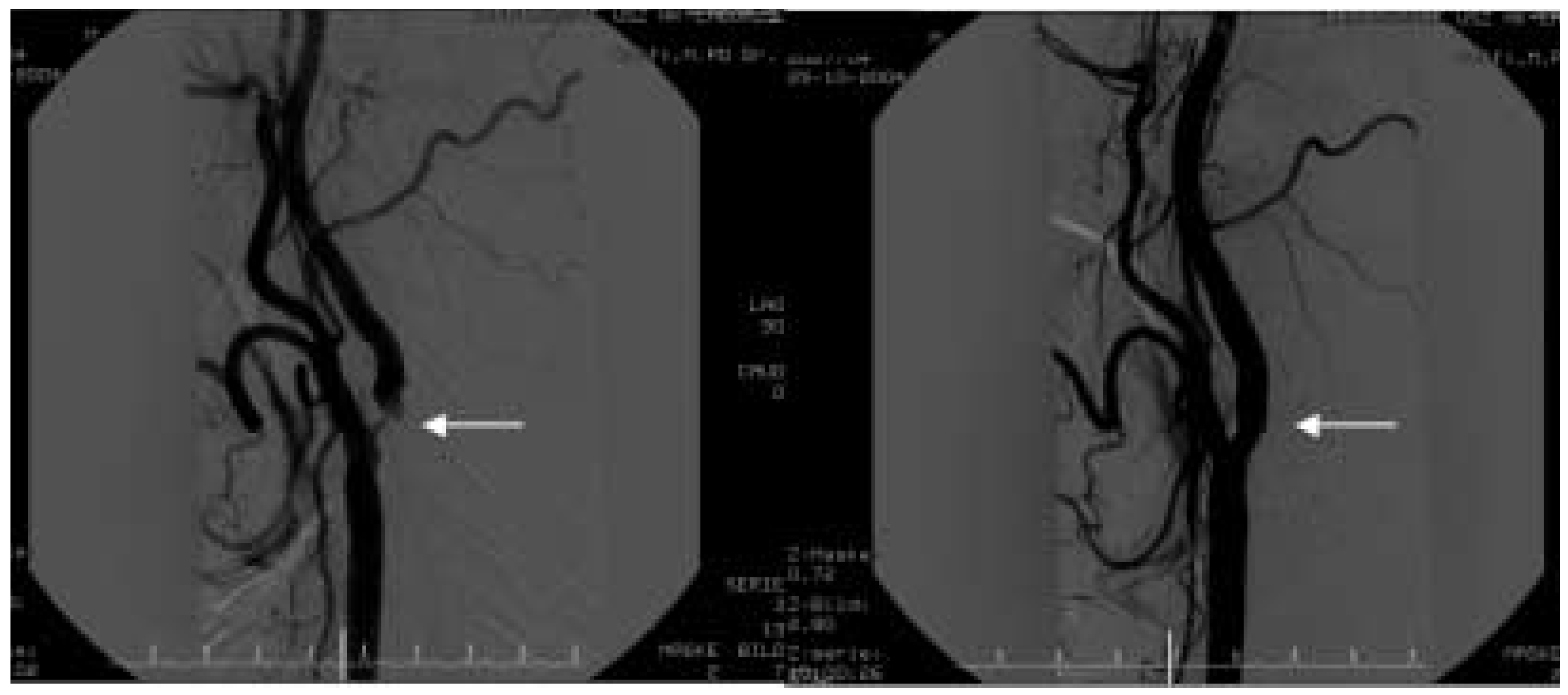
Abbildung 1.
Digital-Subtraktionsangiographie einer schweren Stenose der Carotis interna vor (links) und nach (rechts) Karotis-Stenting.
Abbildung 1.
Digital-Subtraktionsangiographie einer schweren Stenose der Carotis interna vor (links) und nach (rechts) Karotis-Stenting.
Abbildung 2.
Intrakranielle Digital-Subtraktionsangiographie vor (links) und nach (rechts) Stenting der Carotis interna rechts. Zu beachten ist die Zunahme des Blutflusses.
Abbildung 2.
Intrakranielle Digital-Subtraktionsangiographie vor (links) und nach (rechts) Stenting der Carotis interna rechts. Zu beachten ist die Zunahme des Blutflusses.
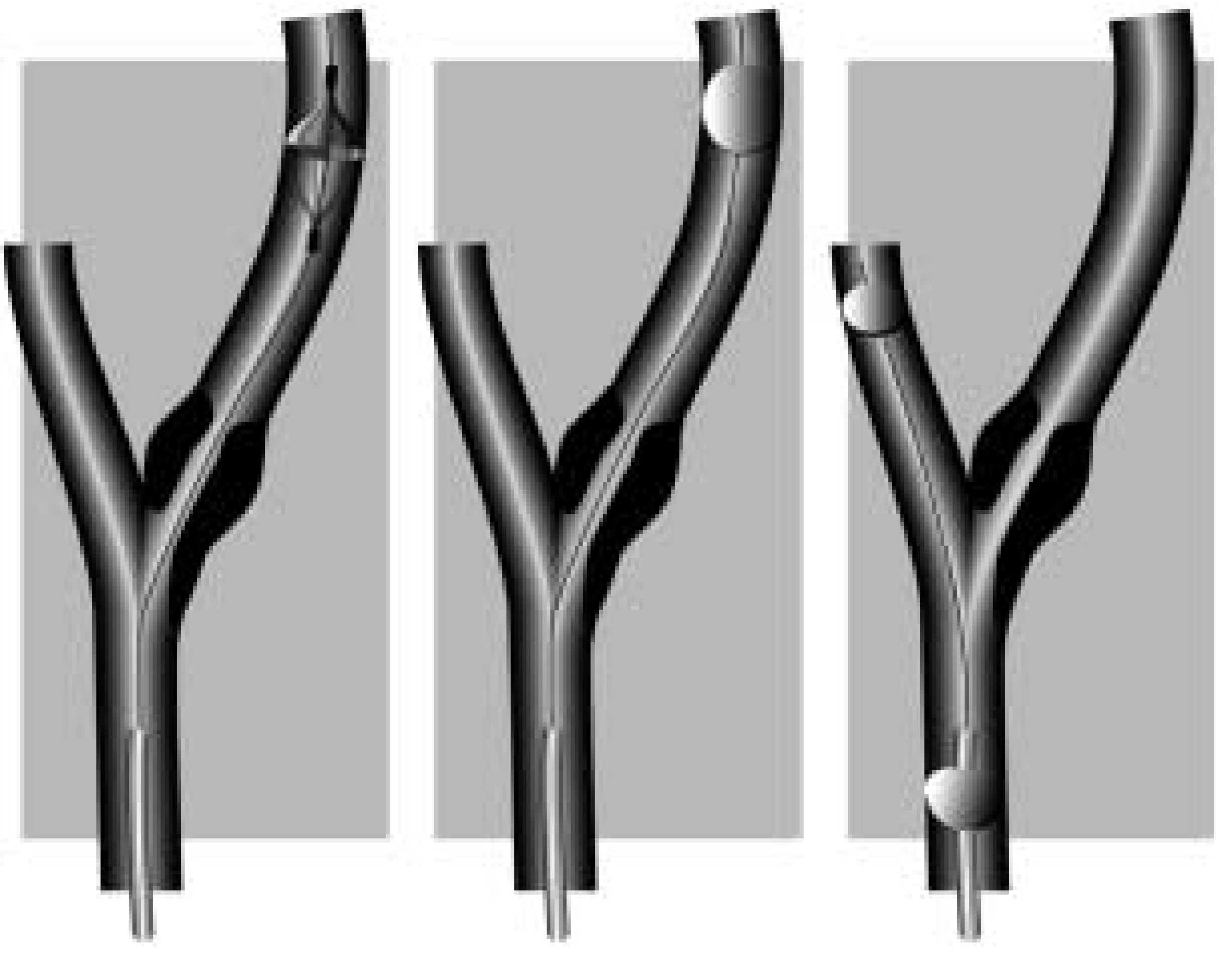
Abbildung 3.
Embolieprotektionssysteme fur das Karotis-Stenting. Auf der linken Seite ist ein Filtersystem abgebildet. Der grosste Vorteil dieses Systems ist, dass der Blutfluss wahrend des ganzen Eingriffs erhalten bleibt. Dies im Gegenteil zum weniger haufig gebrauchten distalen (in der Mitte abgebildet) oder proximalen (rechts abgebildet) Okklusionssystem. Modifiziert nach Roffi und Mukherjee [
18].
Abbildung 3.
Embolieprotektionssysteme fur das Karotis-Stenting. Auf der linken Seite ist ein Filtersystem abgebildet. Der grosste Vorteil dieses Systems ist, dass der Blutfluss wahrend des ganzen Eingriffs erhalten bleibt. Dies im Gegenteil zum weniger haufig gebrauchten distalen (in der Mitte abgebildet) oder proximalen (rechts abgebildet) Okklusionssystem. Modifiziert nach Roffi und Mukherjee [
18].
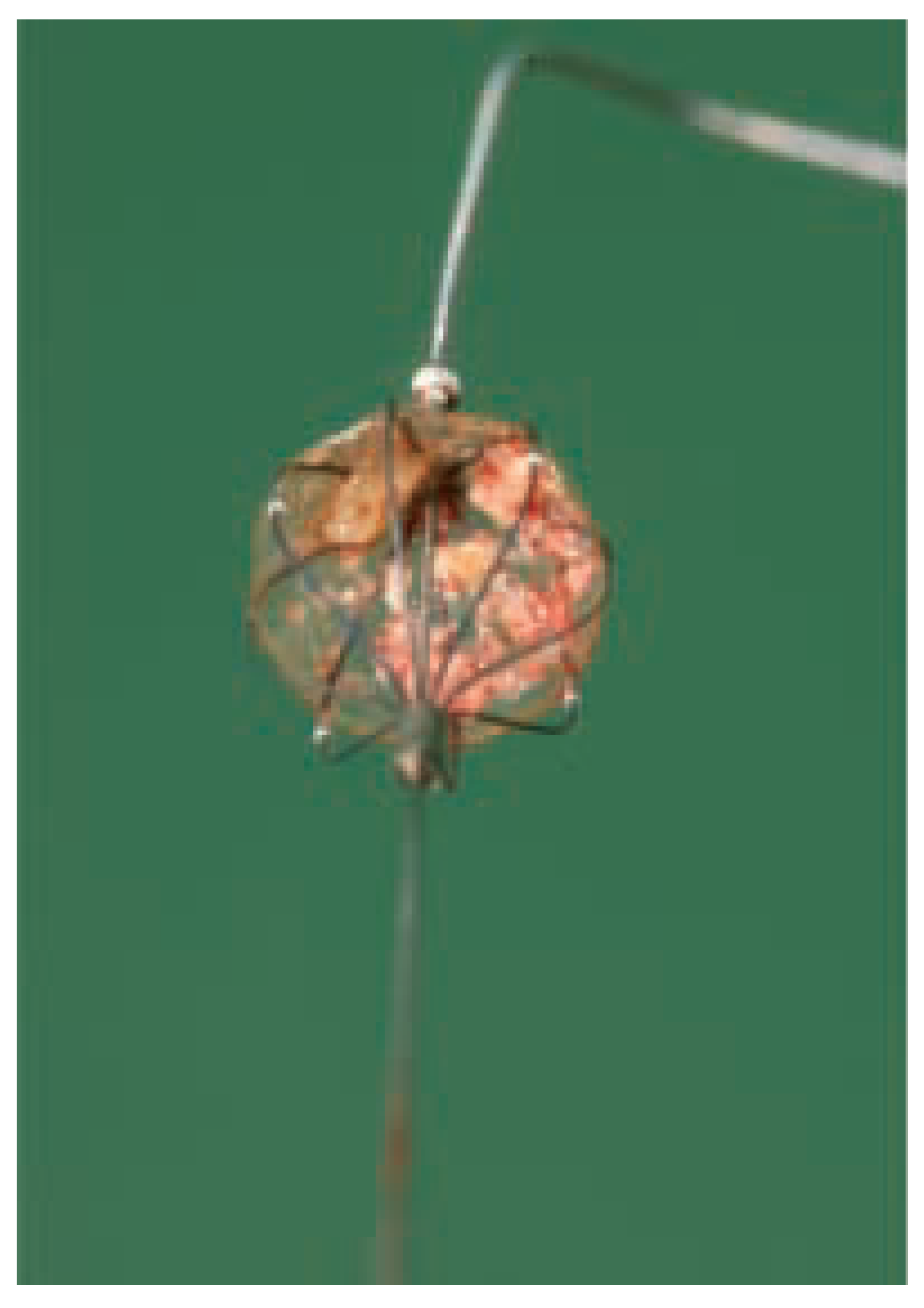
Abbildung 4.
Filter-Embolieprotektionssystem mit aufgefangenen Emboli nach Stenting der Karotis.
Abbildung 4.
Filter-Embolieprotektionssystem mit aufgefangenen Emboli nach Stenting der Karotis.
Tabelle 1.
Prä-und postinterventionelle Massnahmen beim Stenting der Karotis am Universitäts-Spital Zürich.
Tabelle 1.
Prä-und postinterventionelle Massnahmen beim Stenting der Karotis am Universitäts-Spital Zürich.
Endarterektomie versus Stenting der Karotis: Resultate der grossen randomisierten Studien und praktische Implikationen
Hochrisiko-Patienten für die Chirurgie Die SAPPHIRE-Studie ist die erste und bis jetzt einzige Studie, welche Patienten zur Karotis-Endarterektomie oder zum State-ofthe-art-Karotis-Stenting mit distaler Embolie-Protektion randomisierte [
17]. Die Studie wurde von einem multidisziplinären Executive Committee geführt, welches Kardiologen, Gefässchirurgen, Radiologen und Neurologen involvierte. Die Datenanalyse wurde unabhängig von der Studienleitung und des Sponsors (Johnson & Johnson) durchgeführt. Sowohl die Chirurgen als auch die Interventionalisten waren erfahren. Die mediane Anzahl von Karotis-Endarterektomien pro Chirurg lag bei 30 pro Jahr, was weit über dem Durchschnitt des Operationsvolumens in den USA liegt, und die Interventionalisten wiesen eine mediane Gesamtanzahl von 64 endovaskulären Karotiseingriffen vor Studienbeginn vor. Die Einschlusskriterien waren eine ≥50prozentige symptomatische Karotisstenose oder eine ≥80prozentige asymptomatische Karotisinterna-Stenose. Gleichzeitig mussten die Patienten mindestens ein Hochrisiko-Charakteristikum aufweisen (Tab. 2).
Tabelle 2.
Einschlusskriterien der SAPPHIRE-Studie [
17].
Tabelle 2.
Einschlusskriterien der SAPPHIRE-Studie [
17].
Ein Team, welches aus einem Neurologen, einem Chirurgen und einem Interventionalisten bestand, überprüfte die Indikation für die Karotis-Revaskularisation. Wenn sowohl der Chirurg als auch der Interventionalist der Meinung waren, dass der Patient für beide Eingriffe qualifizierte, wurde der Patient randomisiert entweder zur Karotis-Endarterektomie oder zum Karotis-Stenting plus Filter-Embolieprotektion. Wenn der Chirurg der Meinung war, dass der Patient, obwohl er eine Revaskularisation der Karotis benötigte, ein zu hohes Risiko für die Chirurgie darstellte, wurde der Patient einem Stenting der Karotis unterzogen und in einem Karotis-Stent-Register verfolgt. Wenn der Interventionalist meinte, dass der Patient ungünstig für eine perkutane Intervention war, dann wurde der Patient operiert und in einem chirurgischen Register verfolgt. Insgesamt wurden 310 Patienten randomisiert, 409 Patienten wurden im Stent-Register und 7 Patienten im chirurgischen Register verfolgt. Der primäre Endpunkt der Studie war eine Kombination zwischen Mortalität, Schlaganfall und Herzinfarkt innerhalb 30 Tagen plus Mortalität oder ipsilateraler Schlaganfall zwischen Tag 31 und einem Jahr.
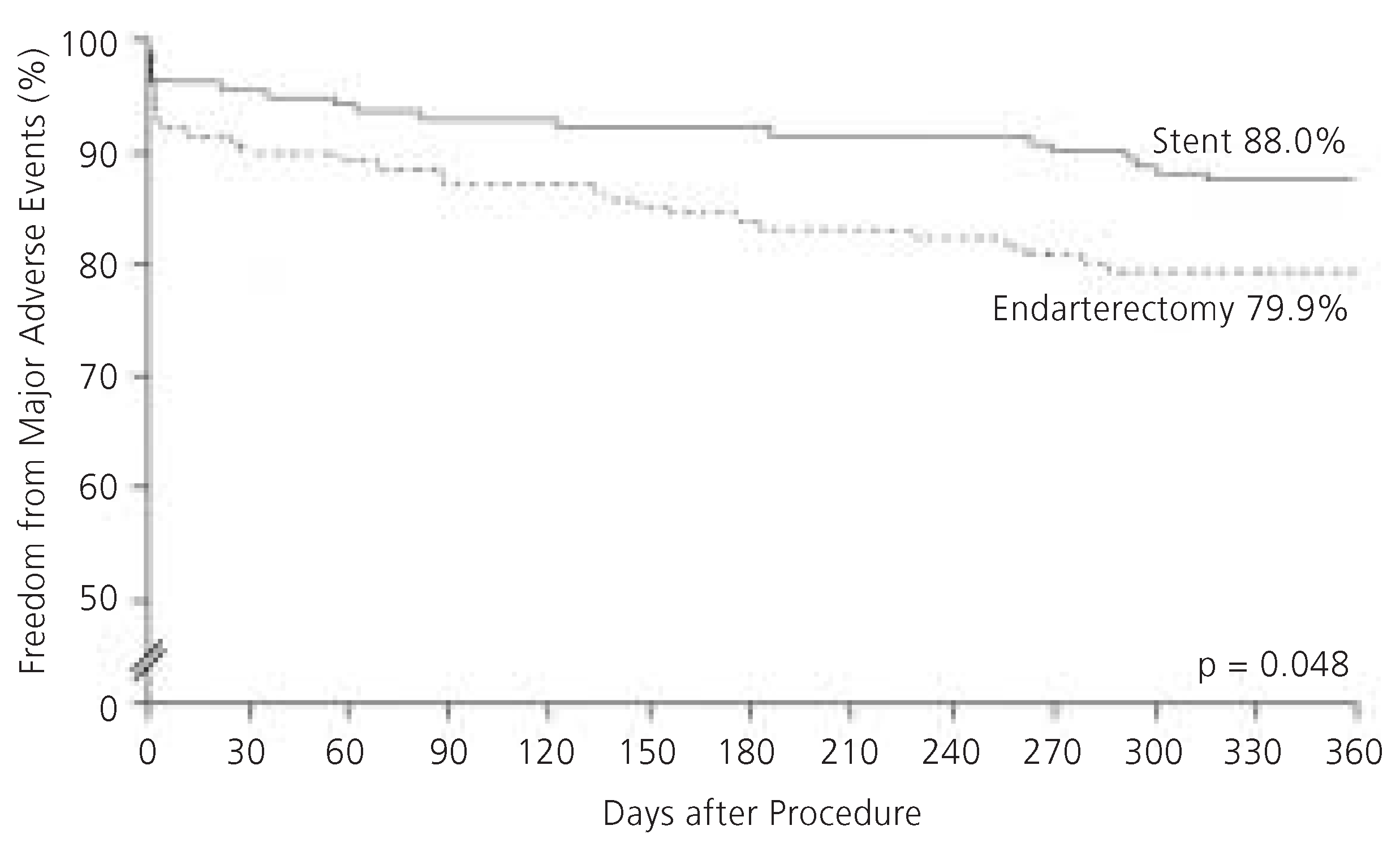
Im randomisierten Arm der Studie wiesen die Patienten, welche perkutan behandelt wurden, eine kombinierte Ereignisrate (Mortalität, Schlaganfall und Herzinfarkt) nach 30 Tagen von 4,4% auf. Patienten, welche chirurgisch behandelt wurden, hatten eine Ereignisrate von 9,9% (p = 0,06). Der grösste Vorteil des Karotis-Stentings lag in der Abnahme von Herzinfarkten (1,9% in der Stent-Gruppe vs. 6,6% in der Endarterektomie-Gruppe; p = 0,04). Nach einem Jahr (primärer Endpunkt) hatten Patienten randomisiert zur Stent-Gruppe signifikant weniger Ereignisse als solche, welche einer Endarterektomie unterzogen wurden (Abb. 5). Hinzu hatten die zur Endarterektomie randomisierten Patienten mehr Hirnnervenlähmungen (5,3% vs. 0%; p = 0,003), einen längeren Spitalaufenthalt (im Durchschnitt 2,9 Tage vs. 1,9 Tage; p <0,001) und vermehrten Bedarf für eine erneute Karotis-Revaskularisation infolge Restenose innerhalb eines Jahres (4,6 vs. 0,7%; p = 0,04) gegenüber solchen, die zum Stent randomisiert wurden.
Abbildung 5.
Kaplan-Meier-Kurven, welche das 1-Jahres-Überleben ohne kardiovaskuläre oder neurologische Ereignisse in der randomisierten SAPPHIRE-Studie zeigen. Die statistisch signifikante Überlegenheit des Karotis-Stentings mit Embolieprotektion gegenüber der Endarterektomie in dieser Hochrisikopopulation ist dargestellt. Modifiziert nach Jadav et al. [17].
Abbildung 5.
Kaplan-Meier-Kurven, welche das 1-Jahres-Überleben ohne kardiovaskuläre oder neurologische Ereignisse in der randomisierten SAPPHIRE-Studie zeigen. Die statistisch signifikante Überlegenheit des Karotis-Stentings mit Embolieprotektion gegenüber der Endarterektomie in dieser Hochrisikopopulation ist dargestellt. Modifiziert nach Jadav et al. [17].
Wichtig sind auch die Resultate bei Patienten, die ein zu hohes Risiko für die Chirurgie darstellten und somit im Karotis-Stent-Register der SAPPHIRE-Studie verfolgt wurden. Im Vergleich zu den Patienten, die randomisiert wurden, hatten die Patienten im Stent-Register häufiger eine frühere Bestrahlung am Hals (17,2 vs. 7,1%; p = 0,001), eine Restenose nach Endarterektomie (40,8 vs. 24,5%; p <0,001), eine für den Chirurgen schwer zugängliche Läsion (20,6 vs. 6,3%; p <0,001) und mehr als ein Hochrisikomerkmal (36,5 vs. 24,6%, p = 0,004). Somit hatten die Patienten im Karotis-Stent-Register ein deutlich erhöhtes Baseline-Risiko als solche, welche randomisiert worden sind. Nichtsdestotrotz wiesen Patienten, welche einem Karotis-Stenting im Rahmen des Stent-Registers unterzogen worden sind, eine durchaus akzeptable Komplikationsrate auf. Der kombinierte Endpunkt von Mortalität, Schlaganfall und Herzinfarkt innert 30 Tagen lag bei 6,9%. Auch nach einem Jahr war die Komplikationsrate vergleichbar zu dem der Endarterktomie.
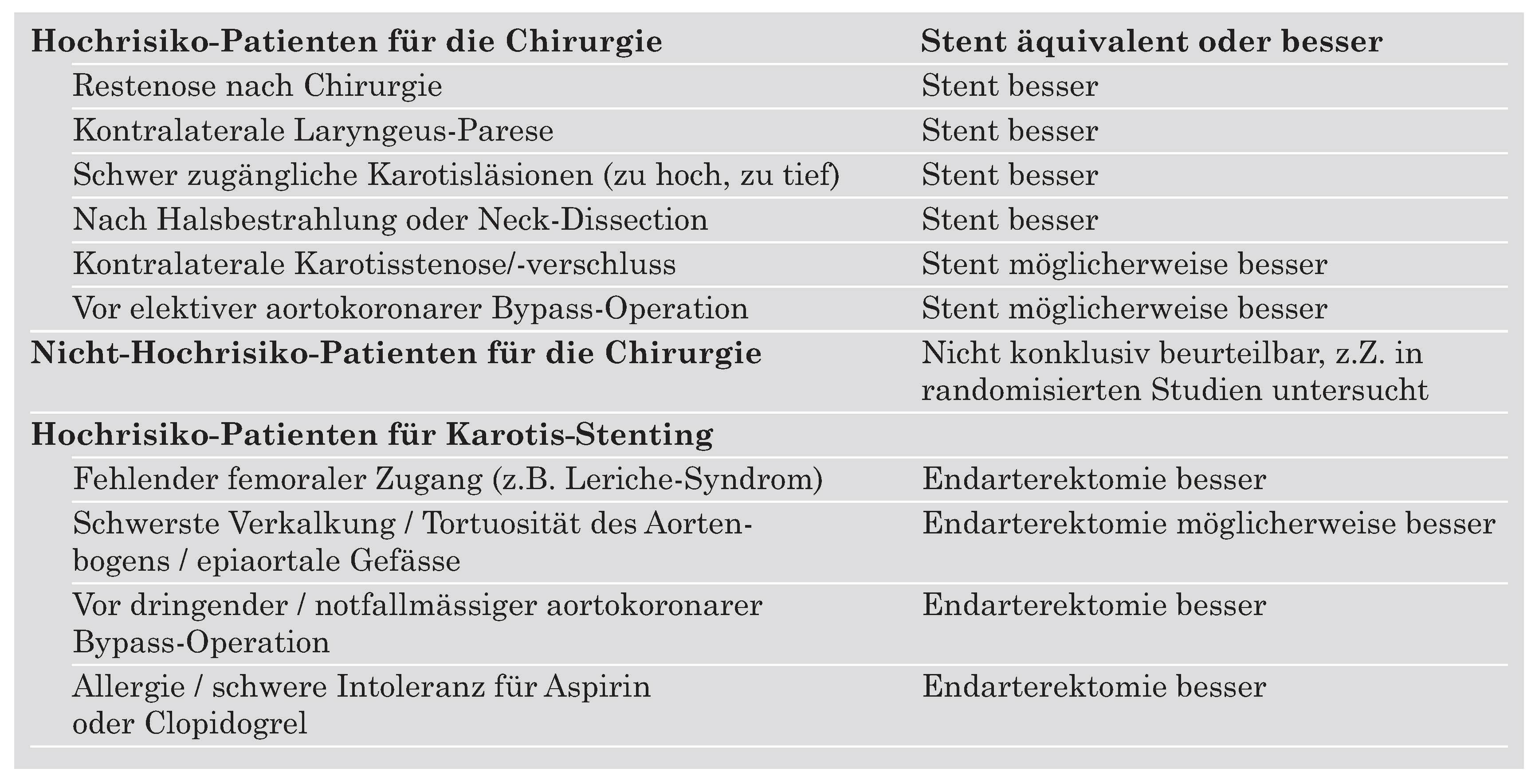
Betreffend der Resultate des Karotis-Stentings bei Hochrisikopatienten stehen uns auch verschiedene Register zur Verfügung (ARCHER, SECURITY, CABERNET u.a.). Bei mehr als 2000 Patienten, welche einem Karotis-Stenting mit Embolie-Protektionssystem unterzogen worden sind und welche ein Hochrisiko für die Chirurgie aufwiesen, schwankte die 30-Tage-Mortalität, Schlaganfall und Herzinfarktrate zwischen 3,8 und 7,6%. Heutzutage soll das Karotis-Stenting mit Embolieprotektion als eine gleichwertige, wenn nicht überlegene Alternative zur Chirurgie bei Patienten, die ein Hochrisiko für die Chirurgie aufweisen, angesehen werden. Patientengruppen, die besonders von dieser Technik profitieren könnten, sind in Tabelle 3 aufgelistet. Die Details der Begründung können anderswo abgeleitet werden [
18].
Tabelle 3.
Vergleich der zwei Revaskularisationsmethoden der Karotis, je nach Patientenpopulation.
Tabelle 3.
Vergleich der zwei Revaskularisationsmethoden der Karotis, je nach Patientenpopulation.