Digital Health Information Provided by Public Health Stakeholders on Colorectal Cancer Screening: A Systematic Evaluation
Abstract
1. Introduction
2. Materials and Methods
2.1. Study Design
2.2. Development of the Evaluation Criteria
2.3. Systematic Evaluation of Information Material
2.4. Inclusion and Exclusion Criteria
- (1)
- The materials were directed at persons with SHI and relevant healthcare stakeholders at a federal and state level.
- (2)
- The materials could be found using the search field on the respective websites of the selected stakeholders.
- (3)
- The informational materials were freely available when the search was conducted and either web-based or brochures were made available for download in PDF format.
- (4)
- Information materials that were available in several formats (e.g., the same information text in the members’ magazine and on the website) were only included once in the analysis.
- (1)
- that only described the clinical symptoms of colorectal cancer or the quality of clinical procedures such as the colonoscopy that did not focus on early detection of cancer in individuals without any symptoms,
- (2)
- that were primarily directed at people aged under 55,
- (3)
- that targeted other groups of people or institutions (e.g., healthcare providers, the press),
- (4)
- that were predominantly based on a pictorial representation (e.g., posters),
- (5)
- from websites that no longer existed, as indicated by error messages.
2.5. Search Strategy
2.6. Data Analysis
3. Results
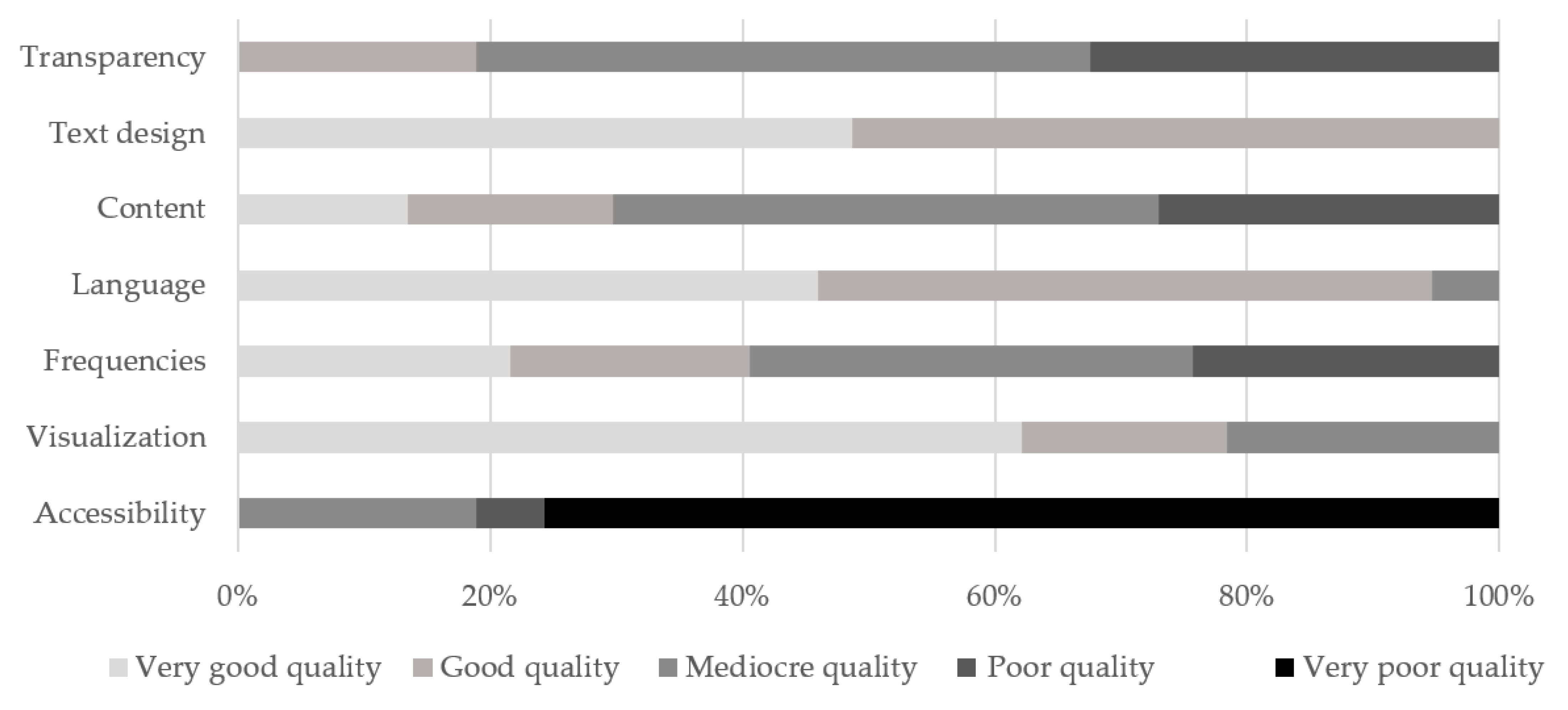
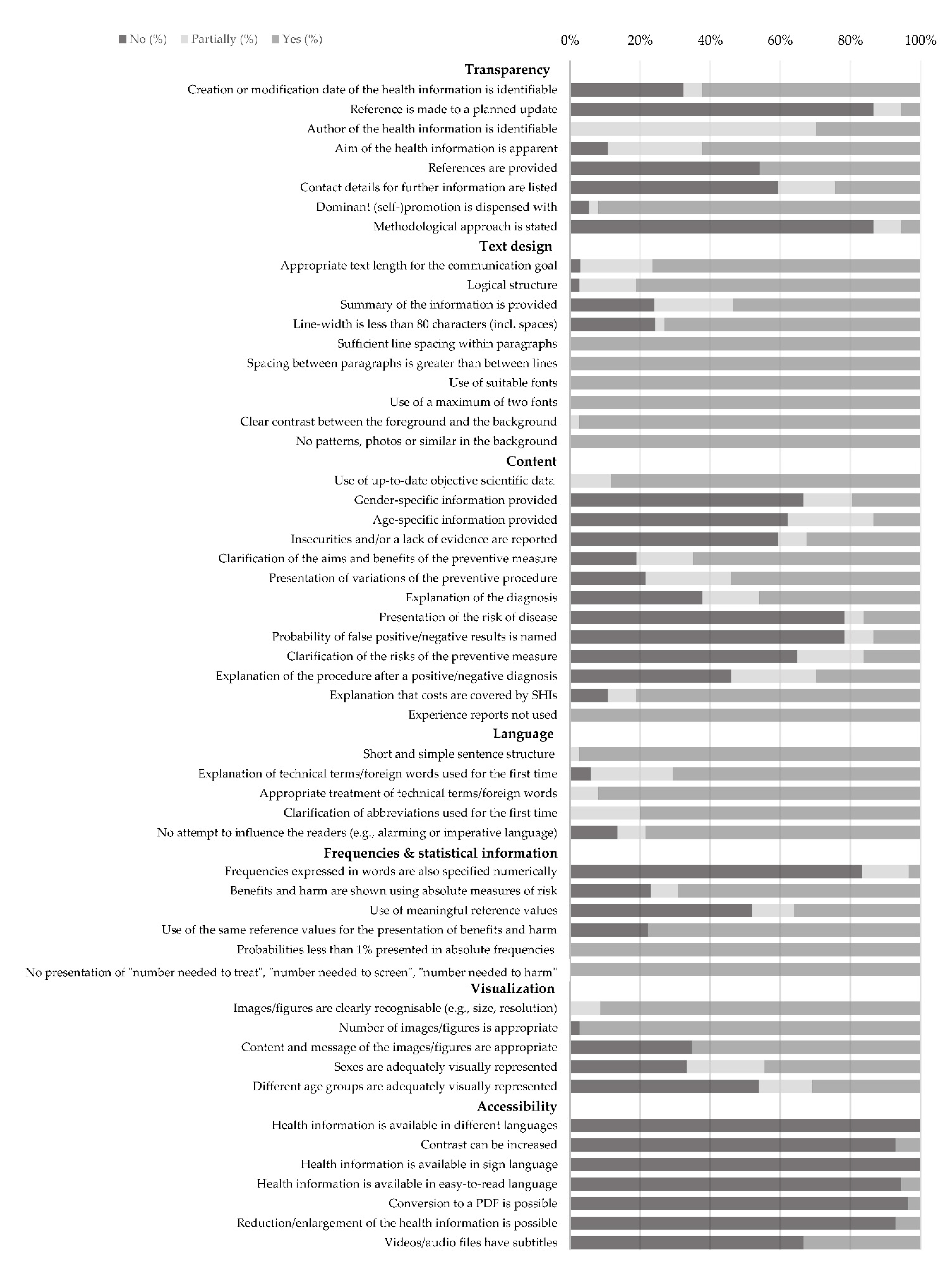
3.1. Transparency
3.2. Text Design
3.3. Content
3.4. Language
3.5. Visualization
3.6. Accessibility
4. Discussion
Strengths & Limitations
5. Conclusions
Author Contributions
Funding
Institutional Review Board Statement
Informed Consent Statement
Data Availability Statement
Acknowledgments
Conflicts of Interest
References
- Robert Koch-Institut. Inanspruchnahme der Darmspiegelung in Deutschland. J. Health Monit. 2017, 2, 81–87. [Google Scholar] [CrossRef]
- Zentrum für Krebsregisterdaten. Krebs—Darmkrebs. 2021. Available online: https://www.krebsdaten.de/Krebs/DE/Content/Krebsarten/Darmkrebs/darmkrebs_node.html (accessed on 24 August 2022).
- Robert Koch-Institut. Darm; Robert Koch-Institut, Gesellschaft der Epidemiologischen Krebsregister in Deutschland e.V., Ed.; Krebs in Deutschland für 2017/2018; Robert Koch-Institut: Berlin, Germany, 2021; pp. 46–49. [Google Scholar]
- Bundesministerium für Gesundheit. Nationaler Krebsplan: Handlungsfelder, Ziele, Umsetzungsempfehlungen und Ergebnisse; Bundesministerium für Gesundheit: Berlin, Germany, 2017; pp. 1–64. [Google Scholar]
- Statistisches Landesamt Sachsen-Anhalt. Bevölkerung am 31.12. nach Geschlecht in den Gemeinden. 2021. Available online: https://genesis.sachsen-anhalt.de/genesis/online?operation=abruftabelleBearbeiten&levelindex=2&levelid=1660818564685&auswahloperation=abruftabelleAuspraegungAuswaehlen&auswahlverzeichnis=ordnungsstruktur&auswahlziel=werteabruf&code=12411-0001&auswahltext=&werteabruf=Werteabruf#abreadcrumb (accessed on 18 August 2022).
- Statistisches Landesamt Sachsen-Anhalt. Pressemitteilung: 2019 Jeder 4. Todesfall durch Krebs; Statistisches Landesamt Sachsen-Anhalt: Halle (Saale), Germany, 2021; pp. 1–2. [Google Scholar]
- Stang, A. Die Krebsmortalität in Sachsen-Anhalt-Ärzteblatt Sachsen-Anhalt: Eine Bestandsaufnahme und ein Ausblick. 2019. Available online: https://www.aerzteblatt-sachsen-anhalt.de/ausgabe/fachartikel/570-fachartikel-09-2019/2809-die-krebsmortalitaet-in-sachsen-anhalt.html (accessed on 13 May 2022).
- Gemeinsamer Bundesausschuss. Richtlinie des Gemeinsamen Bundesausschusses für Organisierte Krebsfrüherkennungsprogramme: oKFE-Richtlinie/oKFE-RL; Gemeinsamer Bundesausschuss: Berlin, Germany, 2020. [Google Scholar]
- Gemeinsamer Bundesausschuss. Versicherteninformation zur Darmkrebsfrüherkennung für Frauen; Gemeinsamer Bundesausschuss: Berlin, Germany, 2020; pp. 1–24. [Google Scholar]
- Gemeinsamer Bundesausschuss. Versicherteninformation zur Darmkrebsfrüherkennung für Männer: Informationen zum Angebot der gesetzlichen Krankenversicherung; Gemeinsamer Bundesausschuss: Berlin, Germany, 2020; pp. 1–24. [Google Scholar]
- Gemeinsamer Bundesausschuss. Richtlinie für Organisierte Krebsfrüherkennungsprogramme: oKFE-Richtlinie/oKFE-RL; Gemeinsamer Bundesausschuss: Berlin, Germany, 2021. [Google Scholar]
- Steffen, A.; Holstiege, J.; Hagen, B.; Akmatov, M.K.; Bätzing, J. Inanspruchnahme der Darmkrebsfrüherkennung in den Jahren 2009 bis 2018: Eine Bestandsaufnahme auf Basis Bundesweiter Vertragsärztlicher Abrechnungsdaten; Zentralinstitut für die kassenärztliche Versorgung in Deutschland (Zi): Berlin, Germany, 2020. [Google Scholar]
- BARMER. Sachsen-Anhalter Gehen Weniger zur Darmkrebsfrüherkennung; BARMER: Magdeburg, Germany, 2018. [Google Scholar]
- Lühnen, J.; Albrecht, M.; Mühlhauser, I.; Steckelberg, A. Leitlinie Evidenzbasierte Gesundheitsinformation. 2017. Available online: http://www.leitlinie-gesundheitsinformation.de/ (accessed on 25 August 2022).
- Seidel, G.; Münch, I.; Dreier, M.; Borutta, B.; Walter, U.; Dierks, M.-L. Sind Informationsmaterialien zur Darmkrebsfrüherkennung in Deutschland verständlich oder verfehlen sie ihre Wirkung? Bewertung von Gesundheitsinformationen durch Nutzerinnen und Nutzer mit unterschiedlichem Bildungshintergrund. [Are German information materials on colorectal cancer screening understandable or do they fail? Rating of health information by users with different educational backgrounds]. Bundesgesundheitsblatt Gesundh. Gesundh. 2014, 57, 366–379. [Google Scholar] [CrossRef]
- Haack, G.; Sikorski C von Hänelt, M.; Schierl, T. Onlineinformationen zur Förderung einer informierten Entscheidung über die Teilnahme an einer Darmkrebsfrüherkennung: Evaluation und Rezeptionsanalyse eines Themenmoduls auf dem Frauen- und Männergesundheitsportal der Bundeszentrale für gesundheitliche Aufklärung (BZgA). [Online information about early detection of colorectal cancer to support informed decision-making: Evaluation and reception analysis of an information module at the women’s health portal and the men’s health portal of the Federal Center for Health Education (BZgA)]. Bundesgesundheitsblatt Gesundh. Gesundh. 2018, 61, 1569–1578. [Google Scholar] [CrossRef]
- Stehr, P.; Weber, W.; Rossmann, C. Gesundheitsinformationsverhalten 65+: Erreichbarkeit älterer Zielgruppen. [Health information behavior of 65+: Reaching older target groups]. Bundesgesundheitsblatt Gesundh. Gesundh. 2021, 64, 37–44. [Google Scholar] [CrossRef]
- Deutsches Netzwerk Evidenzbasierte Medizin. Gute Praxis Gesundheitsinformation: Ein Positionspapier des Deutschen Netzwerks Evidenzbasierte Medizin e.V. Berlin; Deutsches Netzwerk Evidenzbasierte Medizin: Berlin, Germany, 2016. [Google Scholar]
- Dreier, M.; Borutta, B.; Seidel, G.; Münch, I.; Töppich, J.; Bitzer, E.-M.; Dierks, M.-L.; Walter, U. Printmedien- und Internetangebote mit Informationen zur Darmkrebsfrüherkennung und ihre kriteriengestützte Bewertung aus Expertensicht. [Leaflets and websites on colorectal cancer screening and their quality assessment from experts’ views]. Bundesgesundheitsblatt Gesundh. Gesundh. 2014, 57, 356–365. [Google Scholar] [CrossRef]
- Bunge, M.; Mühlhauser, I.; Steckelberg, A. What constitutes evidence-based patient information? Overview of discussed criteria. Patient Educ. Couns. 2010, 78, 316–328. [Google Scholar] [CrossRef]
- Bundesgesundheitsministerium für Gesundheit. Ziele des Nationalen Krebsplans. 2022. Available online: https://www.bundesgesundheitsministerium.de/themen/praevention/nationaler-krebsplan/handlungsfelder/ziele-des-nationalen-krebsplans.html (accessed on 12 July 2021).
- Bundesministerium für Justiz. German Civil Code §630e, Subsection 2, Sentence 3. Available online: https://www.gesetze-im-internet.de/bgb/__630e.html (accessed on 25 August 2022).
- Horch, K. Suche von Gesundheitsinformationen im Internet—Ergebnisse der KomPaS-Studie. J. Health Monit. 2021, 6, 71–78. [Google Scholar] [CrossRef]
- Rossmann, C.; Lampert, C.; Stehr, P.; Grimm, M. Nutzung und Verbreitung von Gesundheitsinformationen: Ein Literaturüberblick zu Theoretischen Ansätzen und Empirischen Befunden; Auflage Gütersloh: Bertelmann, Germany, 2018; pp. 1–36. [Google Scholar] [CrossRef]
- Baumann, E.; Czerwinski, F. Erst mal Doktor Google Fragen? Nutzung neuer Medien zur Information und zum Austausch über Gesundheitsthemen; Böcken, J., Braun, B., Meierjürgen, R., Eds.; Gesundheitsmonitor: Gütersloh, Germany, 2015; pp. 51–59. [Google Scholar]
- Schaeffer, D.; Berens, E.-M.; Gille, S.; Griese, L.; Klinger, J.; de Sombre, S.; Vogt, D.; Hurrelmann, K. Gesundheitskompetenz der Bevölkerung in Deutschland vor und während der Corona Pandemie: Ergebnisse des HLS-GER 2; Universität Bielefeld, Interdisziplinäres Zentrum für Gesundheitskompetenzforschung: Bielefeld, Germany, 2021. [Google Scholar]
- Kuenzel, U.; Monga Sindeu, T.; Schroth, S.; Huebner, J.; Herth, N. Evaluation of the Quality of Online Information for Patients with Rare Cancers: Thyroid Cancer. J. Cancer Educ. 2018, 33, 960–966. [Google Scholar] [CrossRef]
- Bundesministerium für Justiz. Sozialgesetzbuch (SGB) V § 1 [Social Secruity Code V]. 2022. Available online: https://www.gesetze-im-internet.de/sgb_5/__1.html (accessed on 25 August 2022).
- Schaeffer, D.; Hurrelmann, K.; Bauer, U.; Kolpatzik, K. Nationaler Aktionsplan Gesundheitskompetenz: Die Gesundheitskompetenz in Deutschland Stärken; KomPart: Berlin, Germany, 2018. [Google Scholar]
- Schaeffer, D.; Vogt, D.; Berens, E.-M.; Hurrelmann, K. Gesundheitskompetenz der Bevölkerung in Deutschland: Ergebnisbericht; Universität Bielefeld, Fakultät für Gesundheitswissenschaften: Bielefeld, Germany, 2016. [Google Scholar]
- Messer, M.; Vogt, D.; Quenzel, G.; Schaeffer, D. Health Literacy bei vulnerablen Zielgruppen. Präv. Gesundheitsf. 2016, 11, 110–116. [Google Scholar] [CrossRef]
- Horch, K. Informationsbedarf der Bevölkerung Deutschlands zu gesundheitsrelevanten Themen—Ergebnisse der KomPaS-Studie [Awareness and Use of Digital Health Services in Germany: A Cross-sectional Study Representative of the Population]. J. Health Monit. 2021, 83, 1018–1028. [Google Scholar] [CrossRef]
- Interdisciplinary Alliance Autonomy in Old Age. Autonomous Aging in the Saxony-Anhalt. 2020. Available online: http://autonomie-im-alter.ovgu.de/en/ (accessed on 18 August 2022).
- Hrudey, I.; Minow, A.; Walter, S.; March, S.; Swart, E.; Stallmann, C. Regional Utilization of Preventive Services in the 55-Plus Age Group: Protocol for a Mixed Methods Study. JMIR Res. Protoc. 2022, 11, e33512. [Google Scholar] [CrossRef]
- Edwards, A.; Elwyn, G. Shared Decision-Making in Health Care: Achieving Evidence-Based Patient Choice, 2nd ed.; OUP: Oxford, UK, 2009. [Google Scholar]
- International Patient Decision Aid Standards (IPDAS) Collaboration. IPDAS 2005: Critieria for Judging the Quality of Patient decision Aids. Available online: http://ipdas.ohri.ca/ipdas_checklist.pdf (accessed on 25 August 2022).
- Lerch, M.; Dierks, M.-L. DISCERN-Online—Qualitätskriterien für Patienteninformationen. 2005. Available online: http://www.discern.de/ (accessed on 20 August 2021).
- Stiftung Health On the Net. Health On the Net (HON): Sichere Nutzung des Internets. 2017. Available online: https://www.hon.ch/HONcode/Patients/visitor_safeUse2_de.html (accessed on 28 October 2021).
- Steckelberg, A.; Berger, B.; Köpke, S.; Heesen, C. Kriterien für evidenzbasierte Patienteninformation. Z. Ärztl. Fortbild. Qual. Gesundh. Wes. 2005, 99, 343–351. [Google Scholar]
- Statistisches Bundesamt. Bevölkerung und Erwerbstätigkeit: Ergebnisse des Mikrozensus 2020; Statistisches Bundesamt: Wiesbaden, Germany, 2021. [Google Scholar]
- Wahl, J.; Apfelbacher, C. Qualität von Patienteninformationsbroschüren zum atopischen Ekzem: Eine Analyse mithilfe des DISCERN-Instruments. [Quality of patient information leaflets on atopic eczema: An analysis using the DISCERN instrument]. Hautarzt 2018, 69, 825–831. [Google Scholar] [CrossRef]
- Landis, J.R.; Koch, G.G. The Measurement of Observer Agreement for Categorical Data. Biometrics 1977, 33, 159. [Google Scholar] [CrossRef]
- Günster, C.; Klauber, J.; Robra, B.-P.; Schmacke, N.; Schmuker, C. (Eds.) Versorgungsreport Früherkennung; Medizinisch Wissenschaftliche Verlagsgesellschaft: Berlin, Germany, 2019. [Google Scholar]
- Tian, C.; Champlin, S.; Mackert, M.; Lazard, A.; Agrawal, D. Readability, suitability, and health content assessment of web-based patient education materials on colorectal cancer screening. Gastrointest. Endosc. 2014, 80, 284–290. [Google Scholar] [CrossRef]
- Grewal, P.; Alagaratnam, S. The quality and readability of colorectal cancer information on the internet. Int. J. Surg. 2013, 11, 410–413. [Google Scholar] [CrossRef]
- Hambrock, U. Die Suche nach Gesundheitsinformationen: Patientenperspektiven und Marktüberblick; Bertelsmann Stiftung: Gütersloh, Germany, 2018. [Google Scholar]
- Redish, J. Letting Go of the Words, 2nd ed.; Morgan Kaufmann: Waltham, MA, USA, 2012. [Google Scholar]
- Ludwigs, S.; Nöcker, G. Social Media/Gesundheitsförderung mit digitalen Medie. 2020. Available online: https://leitbegriffe.bzga.de/alphabetisches-verzeichnis/social-media-gesundheitsfoerderung-mit-digitalen-medien/ (accessed on 24 August 2022).
- Norman, C.D.; Skinner, H.A. eHealth Literacy: Essential Skills for Consumer Health in a Networked World. J. Med. Internet Res. 2006, 8, e9. [Google Scholar] [CrossRef]
- Norgaard, O.; Furstrand, D.; Klokker, L.; Karnoe Knudsen, A.; Batterham, R.; Kayser, L.; Osborne, R. The e-health literacy framework: A conceptual framework for characterizing e-health users and their interaction with e-health systems. Knowl. Manag. E-Learn. 2015, 7, 522–540. [Google Scholar]
- Schaeffer, D.; Gille, S.; Berens, E.-M.; Griese, L.; Klinger, J.; Vogt, D.; Hurrelmann, K. Digitale Gesundheitskompetenz der Bevölkerung in Deutschland Ergebnisse des HLS-GER 2. [Digital Health Literacy of the Population in Germany: Results of the HLS-GER 2]. Gesundheitswesen online ahead of print. 2021. [Google Scholar] [CrossRef]
- Schaeffer, D.; Pelikan, J.M. Health Literacy: Begriff, Konzept, Relevanz. In Health Literacy: Forschungsstand und Perspektiven; Hogrefe: Bern, Switzerland, 2017. [Google Scholar]
- Schmidt-Kaehler, S.; Schaeffer, D.; Hurrelmann, K.; Pelikan, J. Strategiepapier #4 Zu den Empfehlungen des Nationalen Aktionsplans: “Gesundheitskompetenz als Standard auf allen Ebenen im Gesundheitssystem Verankern”; Nationaler Aktionsplan Gesundheitskompetenz: Berlin, Germany, 2019. [Google Scholar]
- Beauftragter der Bundesregierung für die Belange von Menschen mit Behinderung. Die UN-Behindertenrechtskonvention: Übereinkommen über Rechte von Menschen mit Behinderungen; Beauftragter der Bundesregierung für die Belange von Menschen mit Behinderung: Berlin, Germany, 2018. [Google Scholar]
- Bundestag. Gesetz für Eine Bessere Versorgung Durch Digitalisierung und Innovation (Digitale-Versorgung-Gesetz–DVG); Bundestag: Berlin, Germany, 2019. [Google Scholar]
- Breil, B.; Dederichs, M.; Kremer, L.; Richter, D.; Angerer, P.; Apolinário-Hagen, J. Bekanntheit und Nutzung von digitalen Gesundheitsangeboten in Deutschland: Eine bevölkerungsrepräsentative Querschnittsuntersuchung. [Awareness and Use of Digital Health Services in Germany: A Cross-sectional Study Representative of the Population]. Gesundheitswesen 2021, 83, 1019–1028. [Google Scholar] [CrossRef]
- Okan, O.; de Sombre, S.; Hurrelmann, K.; Berens, E.-M.; Bauer, U.; Schaeffer, D. Gesundheitskompetenz der Bevölkerung im Umgang mit der Coronavirus-Pandemie. Monit. Versorg. 2020, 13, 40–45. [Google Scholar]
- Borutta, B.; Dreier, M.; Seidel, G.; Kramer, S.; Kreusel, I.; Helmstädter, J.; Töppich, J.; Bitzer, E.M.; Dierks, M.-L.; Walter, U. Systematische Bewertung von Gesundheitsinformationen zur Früherkennung von Darmkrebs. Gesundheitswesen 2011, 73, A324. [Google Scholar] [CrossRef]
- OECD; European Observatory on Health Systems and Policies. Germany: Country Health Profile 2019; State of Health in the EU: Paris, France; OECD Publishing: Paris, France; European Observatory on Health Systems and Policies: Brussels, Belgium, 2019. [Google Scholar]
- Menning, S.; Hoffmann, E.; Die Babyboomer-ein Demografisches Porträt: Report Altersdaten, 2/2009. Deutsches Zentrum fur Altersfragen. 2009. Available online: https://www.dza.de/fileadmin/dza/Dokumente/Report_Altersdaten/Report_Altersdaten_Heft_2_2009.pdf (accessed on 25 August 2022).
- Nowossadeck, E. Demografische Alterung und Folgen für das Gesundheitswesen. GBE Kompakt 2012, 3, 1–8. [Google Scholar]
- Dreier, M.; Borutta, B.; Seidel, G.; Kreusel, I.; Töppich, J.; Bitzer, E.M.; Dierks, M.-L.; Walter, U. Development of a comprehensive list of criteria for evaluating consumer education materials on colorectal cancer screening. BMC Public Health 2013, 13, 1–12. [Google Scholar] [CrossRef]
| Main Categories & Subcriteria | No. of Items | Maximum Possible Points a | |
|---|---|---|---|
| Transparency |
| 9 | 45 |
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| Text design |
| 10 | 50 |
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| Content |
| 13 | 65 |
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| Language |
| 5 | 25 |
| |||
| |||
| |||
| |||
| Frequencies and statistical information |
| 6 | 30 |
| |||
| |||
| |||
| |||
| |||
| Visualization |
| 9 | 45 |
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| Accessibility |
| 8 | 40 |
| |||
| |||
| |||
| |||
| |||
| |||
|
| Evaluation Categories | Score (Absolute) | Score (Relative, %) |
|---|---|---|
| Very good quality | 300–272 | >91 |
| Good quality | 271–212 | 90–71 |
| Mediocre quality | 211–152 | 70–51 |
| Poor quality | 151–93 | 50–31 |
| Very poor quality | ≤92 | <31 |
Publisher’s Note: MDPI stays neutral with regard to jurisdictional claims in published maps and institutional affiliations. |
© 2022 by the authors. Licensee MDPI, Basel, Switzerland. This article is an open access article distributed under the terms and conditions of the Creative Commons Attribution (CC BY) license (https://creativecommons.org/licenses/by/4.0/).
Share and Cite
Hasenpusch, C.; Faßhauer, H.; Minow, A.; Kannengießer, L.; Hrudey, I.; Walter, S.; Stallmann, C.; Swart, E.; March, S. Digital Health Information Provided by Public Health Stakeholders on Colorectal Cancer Screening: A Systematic Evaluation. Int. J. Environ. Res. Public Health 2022, 19, 15624. https://doi.org/10.3390/ijerph192315624
Hasenpusch C, Faßhauer H, Minow A, Kannengießer L, Hrudey I, Walter S, Stallmann C, Swart E, March S. Digital Health Information Provided by Public Health Stakeholders on Colorectal Cancer Screening: A Systematic Evaluation. International Journal of Environmental Research and Public Health. 2022; 19(23):15624. https://doi.org/10.3390/ijerph192315624
Chicago/Turabian StyleHasenpusch, Claudia, Henriette Faßhauer, Annemarie Minow, Lena Kannengießer, Ilona Hrudey, Svenja Walter, Christoph Stallmann, Enno Swart, and Stefanie March. 2022. "Digital Health Information Provided by Public Health Stakeholders on Colorectal Cancer Screening: A Systematic Evaluation" International Journal of Environmental Research and Public Health 19, no. 23: 15624. https://doi.org/10.3390/ijerph192315624
APA StyleHasenpusch, C., Faßhauer, H., Minow, A., Kannengießer, L., Hrudey, I., Walter, S., Stallmann, C., Swart, E., & March, S. (2022). Digital Health Information Provided by Public Health Stakeholders on Colorectal Cancer Screening: A Systematic Evaluation. International Journal of Environmental Research and Public Health, 19(23), 15624. https://doi.org/10.3390/ijerph192315624







