Rückblick
Vor Zeiten, so hören die einen und erinnern sich die anderen, war der Arztberuf eine Berufung und kein Job [
1].
Work-Life-Balance war ein unbekanntes Wort, denn die Arbeit war nicht
Work, sondern Lebensinhalt von Medizinern und Forschern – kurz: Erfüllung und nicht Belastung. Ähnlich empfanden Künstler zu allen Zeiten: Weder hielt sich Arthur Rubinstein an vorgegebene Arbeitszeiten, noch liess sich Franz Kafka nach Arbeitsschluss bei der
«Arbeiter-UnfallversicherungsAnstalt für das Königreich Böhmen in Prag» das Schreiben bis tief in die Nacht hinein verbieten. Auch Picasso warf wohl kaum den Pinsel abends um sechs in den Topf, wie auch Rodin den Tag nicht in
Work und
Life zerschnitt. Untersuchungen mit Musikern zeigen,
«Ist dies schon Wahnsinn, hat es doch Methode» (William Shakespeare: Hamlet)
dass, wer weniger als 8 Stunden täglich übt, es nicht weiter als zum Klavierlehrer bringt. Nur wer mehr Hingabe zeigt, kann Konzerte geben [
2].
Für Ärzte gab es Zeiten, als die Berufung Erfüllung versprach, als Hingabe wichtiger war als Vergütung, als man weder Stunden noch Patienten zählte. Gewiss, zuweilen war die Arbeitslast gross, gelegentlich zu gross, doch zuletzt lernte man gerade während der Randzeiten, wenn die meisten auf dem Weg nach Hause waren, am meisten. Man wusste, dass man gebraucht wurde, die Patienten hatten einen Arzt und nicht eine Schicht, die sich um sie kümmerte.
Und dann war da die Achtung der Gesellschaft: Ein Arzt war wer, er konnte der Wertschätzung für seine Verfügbarkeit sicher sein – zu jener Zeit war der Mediziner noch kein «Auslaufmodell» [
3]. Man gedachte seiner Heldentaten im Alltag und der Leistung der Pioniere für den Fortschritt.
Die gemessene Zeit
Nun leben wir in der Moderne, erleben eine Arbeitskontrolle, von der die Schweiz bislang – im Gegensatz zu den Sozialstaaten Europas – verschont geblieben war: Man kommt um 07.32 Uhr, loggt sich im Computer ein und meldet:
«Ich bin hier!» Was man macht, ist einerlei, Hauptsache man ist im PEP System, der heutigen Version von
Big Brother is watching you [
4], angemeldet. Dann geht es an die Arbeit; doch schon bald steht die Mittagspause an. Es stellt sich die Frage, ob ein Seminar mit Sandwiches als Arbeit zu deklarieren sei oder ob man sich bei Essen weiterbilden darf – ist im PEP-System
«Arbeit» oder
«Pause» anzuklicken? Das ist hier die Frage. Des Gesetzes Antwort ist klar: Es muss eine Stunde Erholung für das Essen eingesetzt werden. Ja, wo käme man hin, wenn eine Fortbildung für kauende Zuhörer als Erholung eingestuft würde, schliess lich ist Lernen mit geistiger Arbeit verbunden, wie MRI-Unter suchungen zweifelsfrei belegen. Nicht auszudenken, was für Fehlleistungen aufgrund von Überlastung danach bei der Patientenbetreuung zu befürchten wären. Wie man gar während eines Eingriffs im Katheterlabor oder im Operationssaal damit umgehen könnte, weiss der Himmel. Dann nähert sich der Tag dem Ende zu: 18.09 Uhr –
«Ich gehe nach Hause». Der Computer berechnet genau die Überzeit: Es sind 37 Minuten. Gut unterwegs – wenn es so weiter geht, winken bald Auszahlungen und Freitage. Nicht nur die Arbeit im Minutentakt verdammt unseren Berufsstand zur Fliessbandarbeit: Das DRG-System hat die Tätigkeit selbst einem hohen Zeitdruck unterworfen. Eintritt und Austritt der Pa tienten liegen näher und näher beisammen, lange Aufenthaltszeiten sind ökonomisch unerwünscht, Berichte müssen täglich im Stundentakt verfügbar werden, kaum ist ein Patient entlassen, steht schon der nächste vor der Tür – kein Zweifel, die Arbeitszeit hat sich verdichtet.
Die Schuld des Chefs
Überzeiten sind Bad news für den Chef: Er ist der Verantwortliche, wenn zu viel gearbeitet, das Arbeitsgesetz nicht eingehalten wird. Ein Infarkt um 17.00 Uhr erhöht ungebührlich die Überstunden. Soll der Patient auf morgen 08.00 Uhr vertröstet werden? Wohl kaum – ein Spital ist keine Konservenfabrik. Das Arbeitsgesetz verlangt dafür Vorhalteleistungen, die enorme Auswirkungen haben – doch davon später.
Dann lassen sich die Überstunden nicht wegzaubern, durch Auszahlung ist die Schuld nicht behoben. Wie in der protestatischen Morallehre gibt es keine Vergebung. Im Gegenteil, der Chefarzt kann persönlich mit Bussen und einem Eintrag ins Strafregister belangt werden. Soweit sind wir gekommen: Was einst Hingabe war, ist heute ein Vergehen.
Gewiss, man könnte den Personalbestand vergrössern, und vieles wurde dafür bereits getan. Doch es gibt Grenzen, würde der gesunde Menschenverstand vermuten: Sollen wir für alles und jedes drei Schichten vorsehen, zur Sicherheit bei Krankheitausfällen einen Backup bereithalten? Und in der Tat sind Krankheitsausfälle heute die Regel, man könnte eine Schwächung des Immunsystems vermuten, wenn man die Zahlen sieht. Mit der Feminisierung kommen berechtigterweise der Bedarf an Teilzeitstellen und der Schwangerschaftsurlaub dazu. Auch hier hat die Politik, die sich die Frauenförderung auf ihr Banner geschrieben hat, keine Lösung bereit: Das übrige Personal darf diese Ausfälle tragen – selbstverständlich ohne Überstunden zu generieren, die Quadratur des Zirkels.
Science must be fun
Der akademische Geist verdunstet in diesem Umfeld wie Wasser an der Sonne. Vor kurzem fragte ein Kolle ge – inzwischen glücklicherweise anderswo tätig – ganz auf der Linie des Arbeitsgesetzes: «Ist F orschung in den 50 Stunden inbegriffen?» Ich versuchte mich zu fassen und erinnerte mich an meinen Mentor an der Mayo Clinic: «Science must be fun!» war da die Devise. Ja – und was einen erhebt und erfüllt, kann nicht in Stunden gemessen werden.
Wie wird der akademische Betrieb, die medizinische Forschung unseres Landes mit einer solchen Haltung überleben? Arbeitsgesetze, die in Universitären Zentren mit Forschungsanspruch und in Regionalspitälern gleich aufgestellt sind, machen keinen Sinn. Für die Zukunft des Forschungsplatzes Schweiz gilt zu bedenken: Die meisten Forscher, die je tätig waren, arbeiten heute. Die Konkurrenz war noch nie so gross. Das zeigt sich beispielsweise in den «
Acceptance rates» grosser wissenschaftlicher Zeitschriften: Das «New England Journal of Medicine» nimmt 4%, «JACC» 6% und das «European Heart Journal» 8% [
6] der eingereichten Arbeiten an.
Und es wird wohl noch enger: Die Zahl der Forscher in Asien wächst, und Arbeitsbeschränkungen kennt diese Kultur nur vom Hörensagen. Was für das Klavierspielen gilt, gilt auch für Entdecker des Neuen – Überstunden sind ein Schlüssel-Erfolgsfaktor in der Medizin. Die Folgen der neuen Haltung zeigen sich – wie in einem früheren Kommentar in ideser Zeitschrift [
6] angekündigt – bereits heute: In den Forschungsabteilungen werden Schweizer Ärzte rar und rarer. Im Zentrum des Schreibenden machen sie inzwischen w eniger als 5% der Mitarbeiter aus. Wer nicht mehr als vorgeschrieben einsetzen will, kann hier nicht mit halten.
Der Geist der Moderne
Will der Mensch die Ordnung, welche die moderne Arbeitszeit verspricht? Wohl ja. Die Generation Y oder die
Me-Generation, wie sie eine Harvard-Psychologin genannt hat [
7], will anders leben als ihre Vorväter – wer wollte es ihnen vergönnen. Die Folgen konnten wir kürzlich von einem
Consultant, wie sich Berater heute nennen, in der Klinikdirektorenkonferenz unseres Spitals erfahren: Strategisch sei es für ein universitäres Spital entscheidend, die besten Talente anzuziehen. Dies sei zwingende Priorität – wohl wahr, wer wollte widersprechen. Dazu wurden Hunderte von Schweizer Medizinstudenten nach ihren Erwartungen an ihren zukünftigen Arbeitnehmer befragt: Zuoberst auf der Liste fände sich
Work-Life-Balance, liess uns der Experte wissen. Ja, wollen wir eine solche Generation oder suchen wir dann nicht besser in anderen Gefilden? Ohne Zweifel, der jüngsten Generation droht der Hunger nach Innovation, der Ehrgeiz nach Grossem abhanden zu kommen – denn ohne hohen Einsatz zu Beginn des Berufslebens lässt sich wenig erreichen. Was Julien Borel, 38, in der «NZZ am Sonntag» vermeldete, gilt auch in der Medizin: Die Schweizer, so meinte der leitende Ingenieur am Hauptsitz von Google in Mountain View, «... möchten die
Champions League gewinnen, wollen aber keine Ausländer im Team. Und sie hören nach 45 Minuten auf zu spielen» [
8].
Gesetz versus Evidenz
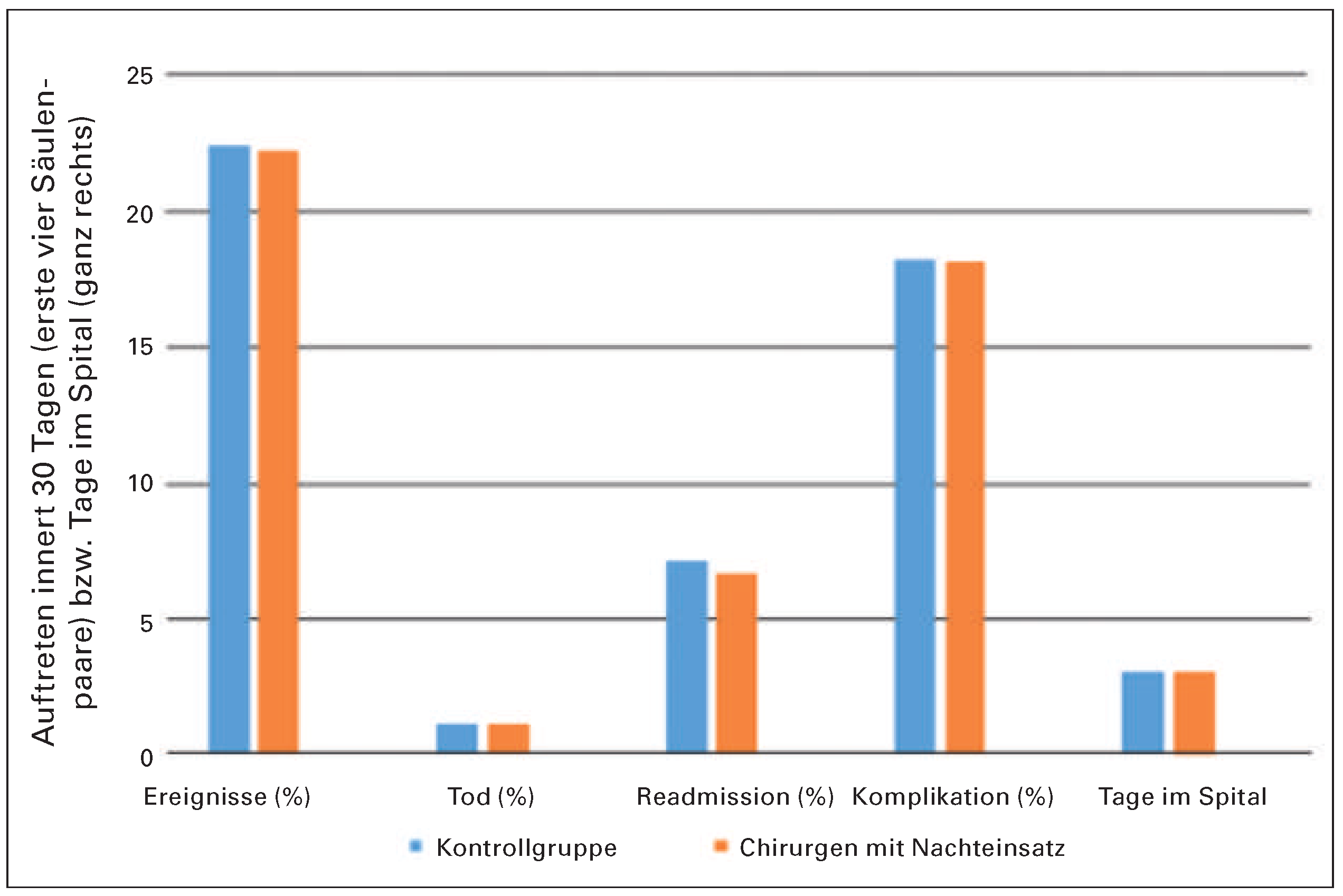
Nach all dem Ärger fragt man sich: Dient das Ganze wenigs tens einem höheren Zweck? Gewerkschaften wie der VSAO argumentieren, dass die Arbeitszeitbeschränkung, wie sie heute umgesetzt wird, der Patientensicherheit diene, ja für eine hohe Behandlungsqualität zwingend sei. Überarbeitete Ärzte machten Fehler, deshalb sei das Pensum wie bei Chauffeuren und Piloten zu beschränken. Zunächst will man verständnisvoll nicken. Doch dann stellt sich die Frage: Ist das auch evidenz basiert? Führt das Arbeitsgesetz wirklich zu besseren medizinischen Ergebnissen? Eine Einschränkung des Gesetzes ist die Anzahl von Nachtdiensten und die zwingend erforderliche Kom pensation am Tag danach. Führt ein Nachteinsatz ohne Kompensation im Katheterlabor oder Operationssaal am nächsten Tag zu einer erhöhten Mortalität? Die Amerikaner haben es an nahe zu 40 000 Patienten, die von 1448 Chirurgen operiert wurden, untersucht [
9]. Dabei wurde der Outcome von zwei Patientengruppen verglichen: Die einen waren von Chirurgen operiert worden, die in der Nacht zuvor einen Eingriff durchgeführt hatten, die anderen von Chirurgen, die sich im nächtlichen Schlaf erholen konnten. Die Daten waren nicht randomisiert, wurden aber einer
Propensity-Matching-Analyse [
10], also der heute besten verfügbaren Statistik, unterzogen. Und das Ergebnis: Die Mortalität der operierten Patienten war in beiden Gruppen gleich (
Figure 1)!
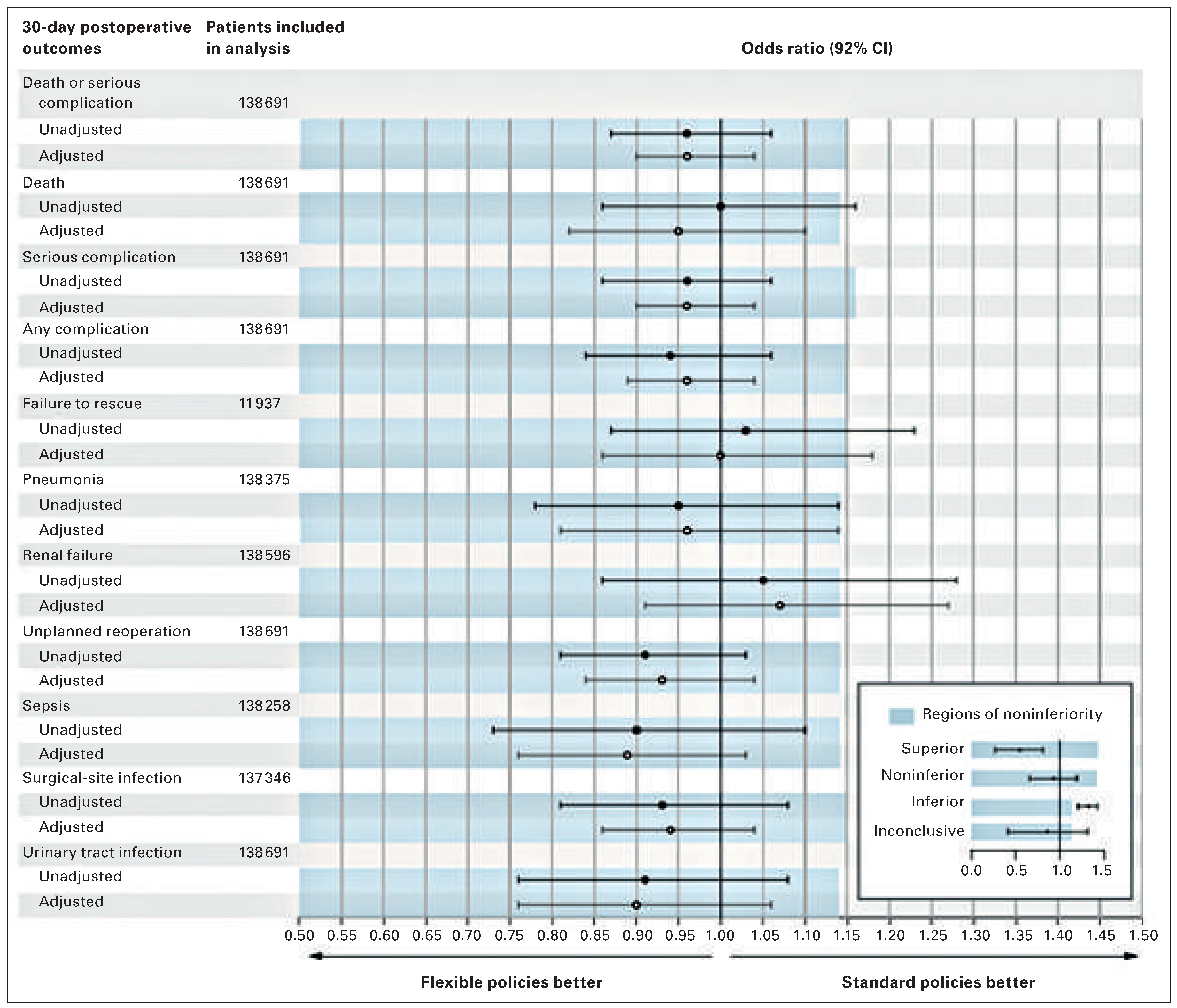
Dann gilt es, die Arbeitszeit als solche zu bedenken: Sind lange Arbeitszeiten für Ärzte gefährlich, wie uns das Arbeitsgesetz glauben macht? In den USA wurden 2003 die Arbeitszeiten ebenfalls beschränkt, um Bedenken zur Patientensicherheit zu begegnen. Seither gelten 80 (80 und nicht 50 wie in unseren Breiten!) Stunden pro Woche als Obergrenze. Die Anzahl Nachtdienste wurde ebenfalls beschränkt und die Ruhetage wurden geregelt. Wie in der Schweiz hat dies trotz höheren Arbeitszeiten zu Problemen in der Patientenversorgung und höheren Kosten geführt. Deshalb wurde eine nationale Cluster-randomisierte Studie an 136 691 Patienten in 117 «
Residency Programmes» durchgeführt, der die heute gültigen Richtlinien des «
Accreditation Council for Graduate Medical Education» (ACGME) mit einer flexibleren Arbeitszeitregelung verglich. Die Autoren schlossen aus ihren Ergebnissen:
«As compared with standard duty-hour policies, flexible, less-restrictive duty-hour policies of surgical residents were associated with noninferior patient outcomes and no significant difference in residents’ satisfaction with overall well-being and education quality» [
11] (
Figure 2). Auch hier halten also rigide Arbeitszeitregelungen den Prinzipien der evidenzbasierten Medizin nicht stand.
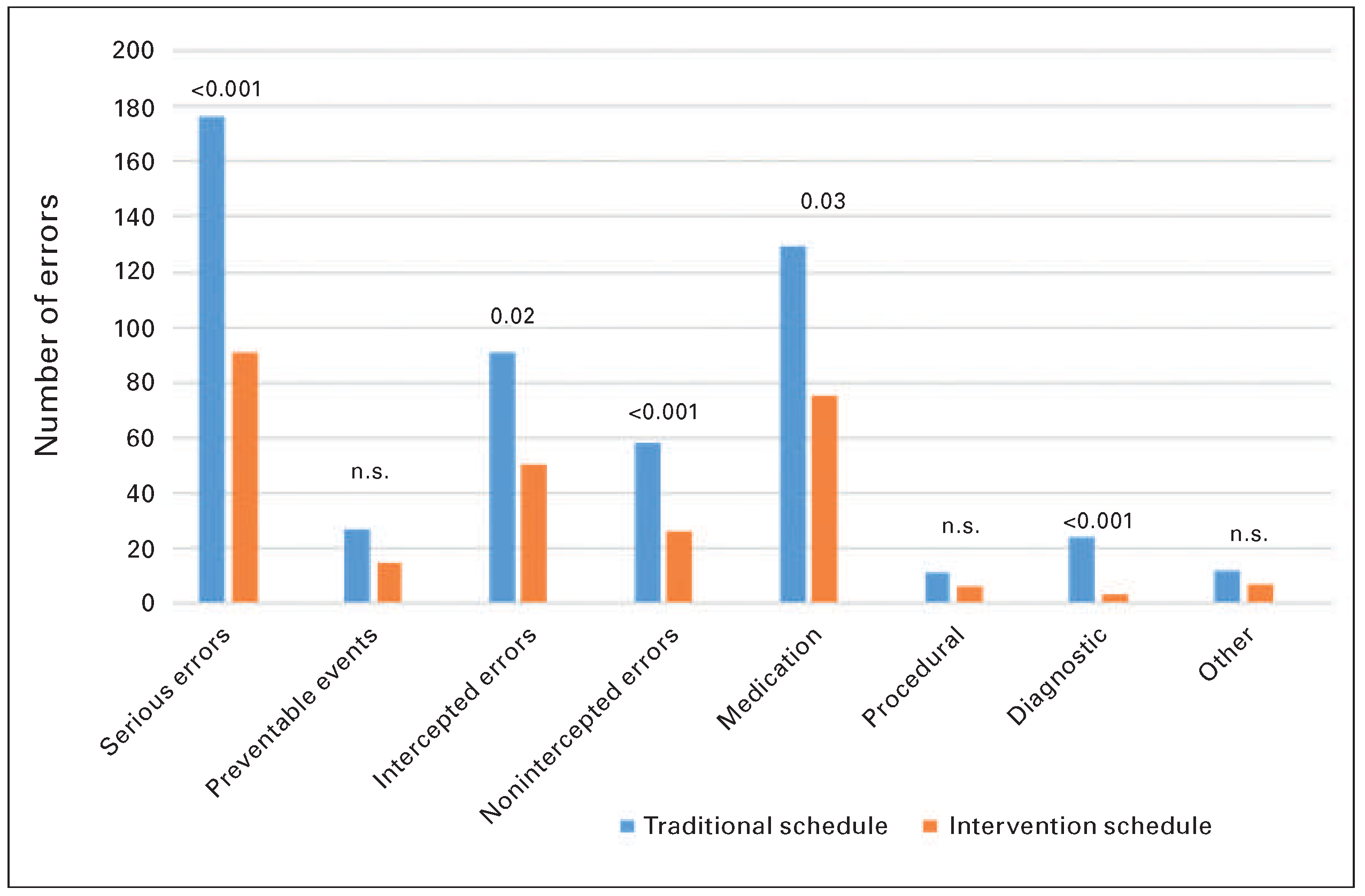
Natürlich gibt es eine Grenze, wie der gesunde Menschenverstand vermuten würde [
12]: In einer randomisierten Studie an amerikanischen Assistenten, die auf einer Inten sivstation arbeiteten, wurde Nachtarbeit mit «
extended shifts» (24 Stunden oder länger, jede 3. Nacht Bereitschaft) mit reduzierten «
work shifts» und kürzeren Arbeitszeiten von 63 Wochenstunden verglichen. Dabei zeigte sich, dass Ärzten mit «
extended work shifts» etwa ein Drittel mehr Fehler unterlaufen (
Figure 3). Allerdings wurde – im Gegensatz zu den oben erwähnten Studien – nicht der Outcome der Patienten, sondern nur die Fehlerquote gemessen. Inwiefern diese Fehler so schwerwiegend waren, dass sie den Patienten-Outcome beeinflussten, bleibt unklar. In der Tat wurde ein Grossteil der Fehler im Team umgehend behoben (
«intercepted errors», Figure 3). Auch überstiegen die verkürzten «
night shifts» und Arbeitszeiten mit 63 Wochenstunden in der Interventionsgruppe bei weitem das, was das schweizerische Arbeitsgesetz erlaubt.
Vom Arzt zu Ärzten
Es gibt wohl einen «sweet spot», eine Arbeitszeitund Nachtdienstregelung, die bezüglich Fehlerquoten, Patienten-Outcome und Personalkosten optimal wäre. Auch eine zu rigide Beschränkung beeinträchtigt die Pa tientensicherheit. Wo früher ein Assistent mehrere Patienten während des Spitalaufenthaltes überblickte, sind heute mehrere, manchmal eine Vielzahl von Ärzten beteiligt. Nicht nur, dass die meisten Patienten vor lauter Wechseln nicht mehr wissen, wer sie betreut; Informationen gehen bei den zahllosen Übergaben verloren.
Der 24-Stunden Dienst lässt sich nicht mehr mit zwei Assistenten abdecken, sondern es sind heute drei. Sind teilzeitarbeitende Ärzte beteiligt, kann die Zahl auf fünf oder sechs wachsen.
Damit haben sich die Schnittstellen vervielfacht, Schnittstellen, wo Wissen verlorengeht. Je mehr Ärzte für einen einzelnen Pa tienten tätig sind, desto eher kommt es zu Missv er ständ nissen, werden Verordnungen vergessen oder verwechselt und gehen Informationen verloren.
Unerwartete Kosten
Dann sind die Kosten zu betrachten: Dass das Gesundheitswesen teuer ist und laufend teurer wird, gehört zur «Panik der Woche» unserer Medien [
13]. Die Gesundheitskosten scheinen schicksalhaft zu wachsen. Gemeinhin wird die Pharmaindustrie, ein Feindbild der griffigen Art, an den Pranger gestellt. Gewiss, Medikamente sind in der Schweiz teurer als in den meisten Ländern; so aber auch Lebensmittel, Hotels und Restaurants. Medikamente machen nur einen kleinen Teil der Gesundheitskosten aus.
Andere Ursachen sind weniger offensichtlich: In den Spitälern – vielleicht im niedergelassenen Bereich weniger – sind die Personalkosten die Kostentreiber. Krankenhäuser beschäftigen heute ein Mehrfaches an Personal. Ein Teil ist gewiss sachlich bedingt: Wenn mehr zu machen ist, wenn neue Eingriffe möglich sind, braucht es mehr Personal. Dann ist aber ein bedeutender Teil kulturbedingt: Eine Gesellschaft, die Freizeit höher wertet als Arbeitszeit, muss die Rechnung begleichen. Wenn es drei Schichten für die Pflege und nun auch für Ärzte braucht, wenn Teilzeitstellen zur Regel gehören, wenn jeder Dienst kompensiert werden soll, lassen sich Spitäler nicht mehr mit den Budgets von gestern betreiben. Je umfangreicher die Auflagen des Arbeitsgesetzes, desto teurer wird uns die Gesundheit. Und ein Ende ist nicht abzusehen: Nach den Assistenten wurden die Oberärzte (trotz Anrecht auf Privathonorare) reguliert, bald werden es die Leitenden Ärzte und die Chefärzte sein.
Unbedachte Folgen
Wie jeder Wandel bringt auch diese Regulierung unbedachte Folgen: Der Geist der Medizin ändert sich. Wie es sich bereits abzeichnet, droht unserem Berufsstand von einst selbstmotivierten Ärzten, die einen Beruf ausübten und nicht einem Job nachgingen, die Verbeamtung. Die Verbeamtung nicht im arbeitsrechtlichen Sinne, vielmehr in der Grundeinstellung zu Tätigkeit und Beruf. Wer früher bei Bedarf ungefragt einsprang, wenn abends Not am Mann war, pocht heute auf sein Stundenbudget. Eine Besprechung samstags traut sich selbst der Chef nur noch ausländischen Fellows vorzuschlagen – und die kommen ohne zu murren, denn sie wissen, dass sich nur so wirklich etwas erreichen lässt.
In search of the sweet spot
Genug der Klagen: Eine vernünftige Beschränkung des Arbeitens macht durchaus Sinn. Wie liesse sich der «sweet spot» finden? Die Rigidität des Arbeitsgesetzes ist gewiss die grösste Behinderung.
Was bei einer Konservenfabrik ohne Nachteile umsetzbar ist, bringt eine Klinik mit Notfällen an den Rand der Funk tionstüchtigkeit. Ein Fliessband lässt sich abstellen, Notfälle können nicht nach Hause geschickt werden. Notfälle sind auch nicht normal verteilt, es können alle miteinander eintreffen, oder es kann vorübergehend Flaute herrschen.
Ein solcher Betrieb ist nicht wie ein Amt mit Öffnungszeiten planbar, braucht Flexibilität und nicht starre Regeln, wie die amerikanische Studie überzeugend zeigte. Daher wäre Flexibilität erforderlich, beispielsweise ein wöchentlicher-50–55-Stunden-Bereich. Dann ist auch die Nachtschichtregelung zu rigide: Eine 12-Stunden-Schicht an 7 statt nur an 5 Tagen schadet weder Patient noch Arzt, wie die amerikanischen Studien belegen. Auch hier wäre mehr Flexibilität am Platz.
Auch müssen der Feminisierung der Medizin betriebliche Massnahmen folgen: Bei Teilzeitarbeit braucht es mehr Stellenprozente, die Übergabezeit führt sonst zu Überzeiten.
Dann müssen Mitarbeiterinnen im Schwangerschaftsurlaub ersetzt werden, sonst zahlt der Rest der Mannschaft die Zeche. Wenn eine Klinik (wie die des Schreibenden) zweitweise vier Mitarbeiterinnen in besonderen Umständen weiss, so ist das für die Zukunft der Schweiz erfreulich – das Arbeitsgesetz lässt sich ohne Ersatz aber nicht einhalten.
Schliesslich schiesst die Strenge der Überwachung mit Kontrollen vor Ort, Bussen und Verurteilungen über das Ziel hinaus. Die Verhältnismässigkeit ging hier im Eifer der Beamten verloren – es kann nicht sein, dass Ärzte, die das Beste geben, im Stundentakt kriminalisiert werden. Und leider ist dies nicht übertrieben: Chefs werden – so vernimmt man staunend – persönlich verantwortlich gemacht, nicht allein mit Bussen, sondern mit einem Eintrag im Strafregister! Kurz: Ein Zurück zum gesunden Menschenverstand wäre an der Zeit!
Disclosure statement
Für diesen Artikel bestehen keinerlei finanziellen Interessenskonflikte, noch wurde diese Arbeit in irgendeiner Weise von externen Quellen unterstützt. Im Übrigen hat der Autor im Laufe seiner Karriere mit über 30 Firmen der Pharma-, Ernährungs- und Device-Industrie zusammengearbeitet.