Abstract
Lead extraction, a demanding task. Every year approximately 10 000–15 000 pacemakerand ICD-leads are extracted worldwide with numbers continuing to rise. The increasing need for lead extractions may be explained by the evolution of pacemakerand ICD-implants during the last decade as well as by the widened spectrum of extraction devices and techniques. Last but not least, in 2009 the indications for transvenous lead extractions were broadened by the Heart Rhythm Society. Lead extraction are not simple operations at all, but instead can be very challenging with a recognisable risk profile. When carried out by specialised centres lead extractions may be performed with high success rates (>95%), and low complication rates (<2%) and mortality (<0.5%).
Einleitung
Mit einem exponentiellen Anstieg der Implantation von Schrittmacher- und ICD-Systemen im letzten Jahrzehnt und aktuell mehr als 4,5 Millionen aktiven Devices hat die Anzahl der Sondenextraktionen von Schrittmacher- und ICD-Systemen stark zugenommen [1]. Jährlich werden schätzungsweise 10 000–15 000 Schrittmacher- und ICD-Sonden extrahiert [2]. Es ist damit zu rechnen, dass die Zahl in den kommenden Jahren weiter zunehmen wird, sowohl aufgrund der in der Vergangenheit angestiegenen Implantationszahlen als auch aufgrund des erweiterten Spektrums an Extraktionsinstrumenten und -techniken. Ausserdem wurden mit der Veröffentlichung des «Expert consensus on transvenous lead extractions» der Heart Rhythm Society vom Jahr 2009 die Indikationen zur Sondenex-traktion deutlich erweitert [3].
Pathophysiologie
Thrombenbildung an Teilen einer Sonde stellt die initiale Reaktion des Organismus auf eine Sonden-implantation dar. Innerhalb von 4–5 Tagen nach der Implantation kommt es zu einer fast kompletten Umhüllung der Sonde mit einer Fibrinscheide. Im weiteren Verlauf kommt es dann zur Ausbildung von fibro-tischem Gewebe um die Sonde herum (Abb. 1). Im Extremfall kann es zur Einlagerung von Kalk in die fibröse Matrix kommen, vor allem bei jungen Patienten und sehr alten Sonden [1,4,5]. Die fibröse Enkapsulation kann auf die gesamte Länge auftreten, besonders häufig finden sich diese Verwachsungen jedoch am Gefässeintritt, am Übergang in die Vena cava superior, im Bereich von den Coils von ICD-Sonden und an den Sondenspitzen [5,7].
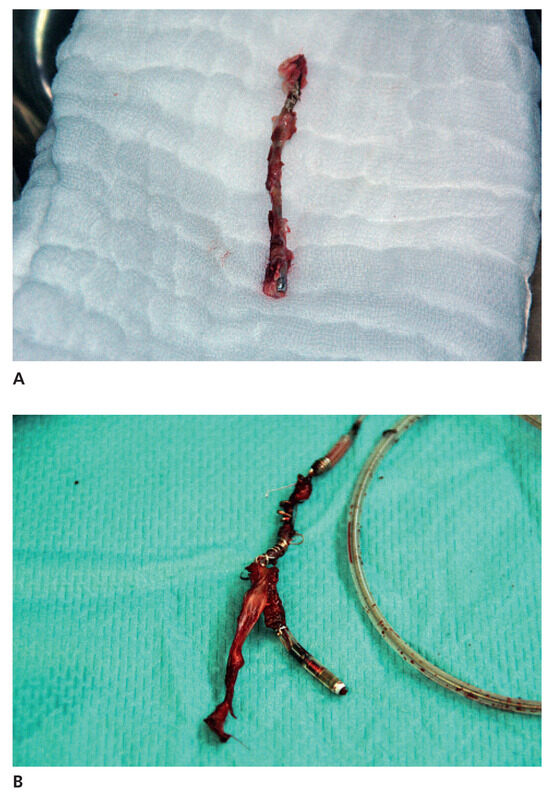
Abbildung 1.
Jede implantierte Sonde wird im Laufe der Zeit mehr oder weniger von einer fibrösen Hülle umgeben.
Einen Prädiktor, wie sehr eine Sonde bei einem individuellen Patienten eingewachsen ist, gibt es nicht. Man kann lediglich sagen: Je länger eine Sonde in situ verbleibt, desto mehr muss man mit Verwachsungen bei der Extraktion rechnen. Byrd et. al. haben gezeigt, dass sich die Wahrscheinlichkeit einer erfolglosen oder einer partiellen Extraktion alle 3 Jahre verdoppelt [6].
Diese individuellen Verwachsungen der Sonden bestimmen das operative Risiko einer Extraktion. Sondenextraktionen sind keine Bagatelleingriffe mit einem niedrigen Risiko, sondern können bei fehlender Erfahrung und Expertise leicht in eine Katastrophe münden. In jedem Fall muss eine Extraktion in einem Zentrum durchgeführt werden, das die Möglichkeit zur Thorakotomie und zum Einsatz der extrakorporalen Zirkulation besitzt. Sollte während einer Sondenextraktion eine Notfall-Thorakotomie notwendig werden, beträgt die Survival-Chance lediglich 56% [2].
Welche Sonden müssen extrahiert werden?
Im «Expert consensus on transvenous lead extraction» der Heart Rhythm Society sind die einzelnen Indikationen zur transvenösen Sondenextraktion detailliert festgelegt mit einer Eintelung der Indikationen in Klasse I, IIa, IIb und III [3] (Tabelle 1).

Tabelle 1.
Indikationen für transvenöse Sondenextraktionen entsprechend dem «Expert consensus on transvenous lead extraction» der Heart Rhythm Society (2009). (CIED = cardiovascular inplantable electronic device) (Klassifikation der Indikationen (I, IIa, IIb, III) entsprechend dem American College of Cardiology/American Heart Association Format: Klasse I: Der Eingriff ist empfohlen. Benefit >>> Risiko. Klasse IIa: Es ist sinnvoll den Eingriff durchzuführen. Benefit >> Risiko. Klasse IIb: Der Eingriff kann erwogen werden. Benefit ≥ Risiko. Klasse III: Der Eingriff ist nicht empfohlen. Risiko ≥ Benefit).
Dieser Experten-Konsensus unterteilt die Indikationen in fünf Bereiche: Infektionen, chronischer Schmerz, venöse Thrombose und Stenose, funktionsfähige Sonden und funktionslose Sonden.
Seit jeher ist es klar, dass infizierte Schrittmacheroder ICD-Systeme mit letzter Konsequenz komplett entfernt werden müssen, um die Möglichkeit für eine Infektausheilung zu schaffen. Bei der Sondenendokarditis ist der einzige prognostische Faktor für ein Therapieversagen oder den Tod das Fehlen einer chirurgischen Entfernung von allem infizierten Fremdmaterial [8]. Das Prinzip der kompletten Systementfernung gilt ebenfalls bei einer Aggregattaschen-Infektion.
Es sollte jedoch auch erwähnt sein, dass oberflächliche Infektionen ohne Device- oder Sondenbeteiligung keine Indikation zur Systementfernung darstellen.
Bei der okkulten Bakteriämie wird zwischen der gram-positiven (Klasse-I-Indikation) und der gram-negativen (Klasse-IIa-Indikation) unterschieden.
Bei Patienten mit schweren chronischen Schmerzen im Bereich des Devices und/oder der Sonden ist eine System- oder Sondenentfernung vertretbar, wenn medikamentös oder chirurgisch keine alternativen Behandlungsmöglichkeiten bestehen (Klasse-IIa-Indikation).
Im Indikationsbereich «Thrombose oder venöse Stenose» steht die Schaffung eines venösen Zugangs im Rahmen einer geplanten transvenösen Implantation bei Patienten mit venösen Verschlüssen (V. subclavia, V. cava superior) im Mittelpunkt (Klasse-Iund-IIa-Indikationen). Ebenso sind symptomatische Verschlüsse der Vena cava superior und thrombembolische Ereignisse verursacht durch Thromben an Sonden Klasse-I-Indikationen zur Sondenentfernung.
Bezüglich der Indikationsbereiche funktionsfähige und funktionslose Sonden ist zu sagen, dass die Klasse- I-Indikationen analog zueinander sind. Diese Klasse-I- Indikationen beziehen sich vor allem auf Situationen, in denen durch die implantierten Sonden bedrohliche Situationen für die Gesundheit eines Patienten resultieren. Des weiteren sind Klasse-I-Indikationen in diesen Bereichen Situationen, in welchen implantierte Sonden mit der Funktion eines implantierten Systems interferieren oder die Therapie einer malignen Erkrankung durch implantierte Sonden behindert wird. In den Indikationsbereichen funktionsfähige und funktionslose Sonden gibt es noch verschiedene Klasse- IIa- und -IIb-Indikationen, die der Tabelle 1 zu entnehmen sind.
Besonders hervorzuheben ist in diesen Bereichen noch, dass eine Entfernung bei funktionsfähigen, aber nicht gebrauchten und bei funktionslosen Sonden nicht indiziert ist, wenn die Lebenserwartung eines Patienten weniger als ein Jahr beträgt.
Welche Verfahren bzw. Tools kommen zur Anwendung?
Grundsätzlich werden Sondenextraktionen in Bereitschaft der Herz-Lungen-Maschine durchgeführt. Aufgrund der bereits erwähnten Verwachsungen der Sonden kann es bei einer Extraktion trotz aller Vorsichtsmassnahmen zu Verletzungen am Herzen oder an grossen Gefässen kommen. Auf dieses Worst-CaseSzenario sollte man vorbereitet sein, d.h. es sollten alle Vorbereitungen getroffen sein, um im Notfall ohne jede weitere Verzögerung thorakotomieren zu können und den Patienten an die extrakorporale Zirkulation anschliessen zu können. Unter Beachtung dieses Grundsatzes ist in vielen Fällen, insbesondere wenn man ausgedehnte Verwachsungen vermutet, eine elektive Intubationsnarkose von Vorteil. Es soll jedoch erwähnt sein, dass es Fälle gibt, in welchen ein Vorgehen in Lokalanästhesie mit anästhesiologischem Stand-by vertretbar ist.
Die weiteren anästhesiologischen Vorbereitungen und Massnahmen entsprechen denen für einen chirurgischen Eingriff mit Einsatz der Herz-Lungen-Maschine.
Grundsätzlich gibt es zwei verschiedene Approaches: ein perkutanes, transvenöses und ein offenes chirurgisches Vorgehen (Abb. 2). Das offene Verfahren bedeutet von Vornherein Thorakotomie und Einsatz der extrakorporalen Zirkulation. Dieses Verfahren rückt in der Zeit moderner, transvenöser Extraktionsmethoden und -instrumente zunehmend als primärer Approach in den Hintergrund.
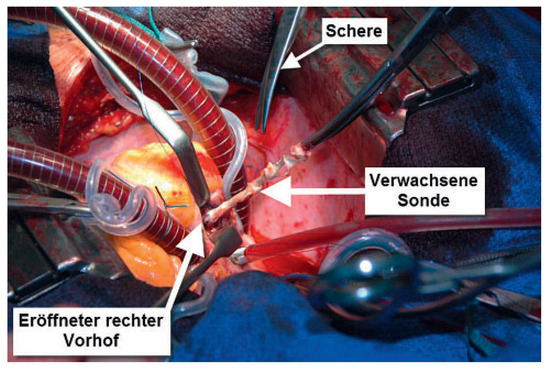
Abbildung 2.
Offene chirurgische Sondenextraktion mit Hilfe der Herz-LungenMaschine.
Bei dem perkutanen, transvenösen Verfahren gibt es verschiedene Extraktionsinstrumente, die zum Einsatz kommen können:
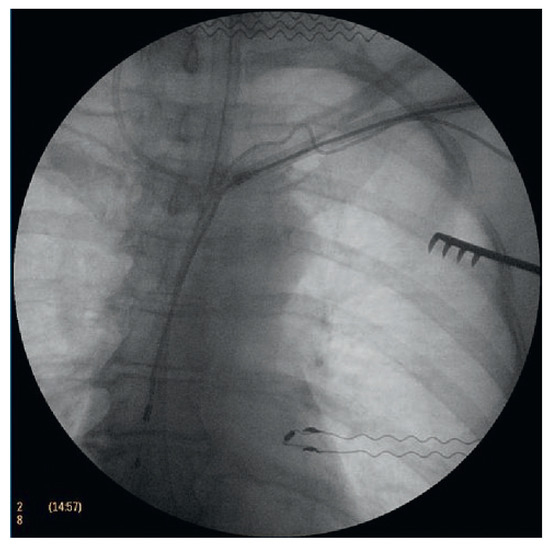
Abbildung 3.
Transvenöse Sondenextraktion mit einem Lead Lock Device und einem mechanischen Extraktionssheath.

Abbildung 4.
Mechanisches Extraktionssheath.

Abbildung 5.
Laser-Extraktionssheath.
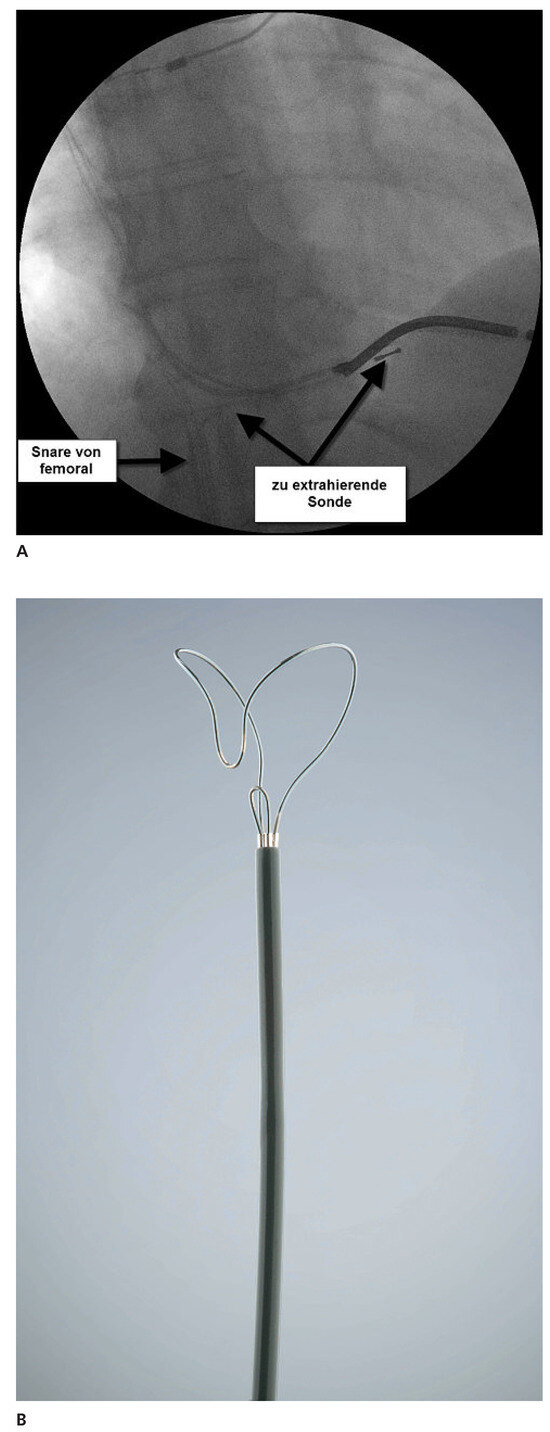
Abbildung 6.
Transvenöse Sondenextraktion mit Hilfe eines transfemoralen Snare- Retrieval-Systems.
Das Grundprinzip der transvenösen Sondenextraktion ist der Zug («Traction») an der Sonde. Wird nur an der Sonde ohne weitere Hilfsmittel gezogen, so ist der limitierende Faktor für eine Sondenruptur nur die Festigkeit der Isolation. Kommt es zu einer Zerreissung der Isolationsschicht, kann das restliche Innenleben der Sonde den Zugkräften sicher nicht standhalten, und die Ruptur der Sonde ist vorprogrammiert [5]. Um dies zu vermeiden, sollte bei jeder Sonde, die stark eingewachsen ist, ein Lead-Lock-Device oder ein Locking- Stylet eingebracht werden, damit die Zugkräfte auf die Sondenspitze oder die gesamte Sonde verteilt werden, wobei die Devices selber der Zugkraft standhalten. Sollte mit diesen Hilfsmitteln der Zug allein eine vollständige Entfernung der Sonde ohne Verletzung von Binnenstrukturen nicht ermöglichen, muss das Prinzip des Zugs und Gegenzugs («Traction and Countertraction») zum Einsatz kommen, das bedeutet Zug an der Sonde über ein Locking-Stylet bzw. Lead-Lock-Device und zusätzliche externe Freipräparation mit einem Sheath (= Gegenzug).
Bei der transvenösen Extraktion von Schrittmacher- und ICD-Sonden kommt ein stufenweises Vorgehen zum Einsatz. Bei Schrittmachersonden und ICDSonden, bei welchen keine schwerwiegenden Verwachsungen vermutet werden, kann zunächst versucht werden, nach Einbringen eines Mandrins und gegebenenfalls Zurückdrehen der Fixationsschraube die Sonde mittels einfachem Zug zu entfernen. Sollte dies nicht einfach möglich sein, sollte ein Locking Stylet bzw. Lead-Lock-Device zur Zug-Applikation verwendet werden. Kann eine vollständige Extraktion mit Zug allein nicht erreicht werden oder besteht mit dieser Technik allein die Gefahr einer Verletzung der grossen Gefässe, der Trikuspidalklappe, des rechten Vorhofs oder des rechten Ventrikels, so müssen Extraktionssheaths zum Einsatz kommen. Sollte auch mit diesem Vorgehen eine Extraktion nicht erreicht werden können, kommt im nächsten Schritt entweder ein mechanisches Extraktionssheath, ein Laser-Sheath oder ein elektrochirurgisches Dissektionssheath zum Einsatz. Je nach Situation kann es jedoch notwendig sein, die Sondenentfernung mittels Snare von transfemoral oder transjugulär fortzusetzen. Eine solche Extraktion über einen alternativen Gefässzugang mittels Snare kann jedoch auch primär notwendig werden, zum Beispiel bei einer kompletten intravasalen Lage einer Sonde nach Ruptur.
Auch kann ein sequentielles Verfahren notwendig werden, wenn es im Rahmen einer transvenösen Extraktion zu einer Ruptur einer Sonde kommt und ein Teil derselben intravaskulär verbleibt. Sollte dann der intravaskuläre Anteil nicht mittels Snare geborgen werden können, sollte das in situ verbliebene Sondenfragment, insbesondere bei einer Extraktion aufgrund einer Systeminfektion, mittels Thorakotomie und mit Hilfe der extrakorporalen Zirkulation geborgen werden.
Besonders kritische Lokalisationen bei der transvenösen Extraktionsprozedur mit potentiell schwerwiegenden fibrösen Verwachsungen sind der Gefässeintritt, der Übergang von der V. anonyma oder der rechten V. subclavia zur Vena cava superior, die Schockwendeln von ICD-Sonden, die Trikuspidalklappe und die Elektrodenspitze inbesondere bei Ankersonden.
Ergebnisse
Bevor man über die Ergebnisse solcher Eingriffe sprechen kann, muss man sich die Terminologie klar vor Augen führen. Es gibt grundsätzlich radiologische und klinische Erfolgsbegriffe. Radiologisch spricht man von einer «kompletten Entfernung», wenn alle Anteile einer Sonde radiologisch nachweisbar restlos entfernt sind. Hingegen ist eine «partielle Entfernung» ein Eingriff, bei dem ein Fragment, das kleiner als 2 cm ist (in der Regel die Sondenspitze) in situ verbleibt. Alle anderen Ergebnisse sind als «frustrane Extraktion» zu bezeichnen [5].
Diesen Begriffen steht der Begriff des «klinischen Erfolges» gegenüber. Hierbei spricht man von einem erfolgreichen Eingriff, wenn das klinische Ziel erreicht wurde. So kann es vorkommen, dass die Prozedur zwar ein klinischer Erfolg war, obwohl keine komplette Entfernung erreicht wurde [5]. Bei Extraktionen von infizierten Systemen muss man den Begriff des klinischen Erfolges dem des radiologischen Erfolges gleichsetzen. Dahingegen kann bei einem Eingriff aufgrund einer chronisch schmerzenden Sonde auch eine radiologisch partielle Entfernung ein klinischer Erfolg sein.
Ist eine Sonde weniger als 12 Monate bei Ihrer Entfernung implantiert, spricht man bei dem Eingriff von einer «Explantation», ist sie hingegen länger als ein Jahr implantiert, wird es als «Extraktion» bezeichnet [5].
Wie hoch ist die Erfolgsrate?
In Zentren mit grosser Erfahrung in der Sondenextraktion und entsprechenden Fallzahlen liegen die Erfolgsraten für eine komplette Entfernung heutzutage zwischen 95% und 100%. Schaut man sich die Literatur der letzten 20 Jahre an, so liegen die angegebenen Erfolgsraten bei 85% bis 100%. Wirft man einen Blick nur auf die letzten beiden Jahre, so werden in 95% bis 100% der Fälle erfolgreiche Sondenextraktionen berichtet [1,10,11,12,13,14].
Wie hoch ist das Risiko?
Das Risiko für eine schwerwiegende Komplikation ist heute in einem Zentrum mit der Möglichkeit zur Sternotomie und dem Einsatz einer Herz-Lungen-Maschine, einem erfahrenen Team und Operateur niedrig. Die operative Mortalität wird in der Literatur mit 0–5% angegeben. Ein Mittelwert aus mehreren Studien erbringt eine Mortalität von 0,4%. Der prozentuale Anteil an schwerwiegenden Komplikationen wird in der Literatur mit 0,3–7%, im Mittel mit 1,8% angegeben [1,9,10,11,12,13,14].
Unabhängige Prädiktoren für Komplikationen bei einer Extraktion sind nach Agarwal et. al. eine grössere Anzahl zu extrahierender Sonden, ICD-Sonden und präoperativ erhöhte Leukozytenzahlen [9].
Was sind die Gefahren bei einer Sondenextraktion?
Trotz aller Vorsichtsmassnahmen besteht bei jeder Extraktionsprozedur das Risiko für eine Verletzung des rechten Ventrikels, des rechten Vorhofes, der Vena cava superior, der Vena anonyma oder der Vena subclavia. Das Risiko hierfür liegt bei 0,35–3,7% [14,15]. Sollte eine solche Verletzung auftreten führt in der Regel kein Weg an der Thorakotomie vorbei. Lediglich eine Verletzung der V. subclavia kann in bestimmten Fällen ohne Brutskorberöffnung chirurgisch beherrscht werden.
Des weiteren kann es selten zu einer Ruptur der zu extrahierenden Sonde kommen, so dass diese in den meisten Fällen danach komplett intravaskulär zu liegen kommt. Tritt diese Komplikation ein, kann versucht werden, den intravaskulären Sondenrest mittels eines Snare-Retrieval-Systems von transfemoral oder transjugulär zu greifen und herauszuziehen. Kann der in situ verbliebene Rest nicht gefasst werden, bleibt zur Bergung des Restes nur eine Thorakotomie. Diese kann jedoch in einem solchen Fall unter elektiven Bedingungen durchgeführt und muss nicht als notfallmässiger Eingriff durchgeführt werden.
Kommt es zu einer Sondenruptur während des Eingriffs, kann es zu Embolisationen eines Fragmentes der Sonde kommen, wenn dieses mobil und nicht adhärent an fibrotische Verwachsungen ist. In den meisten Fällen kommt es zu einer Embolisation in die Pulmonalisstrombahn. Diese Komplikation ist jedoch gesamthaft gesehen eine sehr seltene Komplikation und wird in der Literatur mit einer Häufigkeit von 0,1–0,2% beschrieben [16]. Ist eine Fragmentembolisation aufgetreten, gibt es grundsätzlich zwei verschiedene Lösungsansätze, zum einen die «Abandonment-Strategie». Diese ist vertretbar, wenn es sich um Embolisationen von nicht-infizierten Sondenfragmenten in die Pulmonalisstrombahn handelt. Sollte das Fragment jedoch von einem infizierten Schrittmacher- oder ICDSystem stammen, muss man eine «Retrieval-Strategie» verfolgen und versuchen das Fragment in letzter Konsequenz zu bergen.
Signifikante Trikuspidalklappeninsuffizienzen treten nach Extraktionen in 0,6–3,5% der Fälle auf [17,18]. In einer Studie zur Effektivität von Laser-Extraktionen bei Kindern und jungen Erwachsenen haben Moak et al. unter anderem untersucht, wie sehr sich vorbestehende Trikuspidalklappeninsuffizienzen durch eine Extraktionsprozedur verändern. Es konnte gezeigt werden, dass es grösstenteils zu keiner Veränderung kommt [19]. Prädiktoren für das Entstehen einer Trikuspidalklappeninsuffizienz nach Sondenentfernungen sind laut Glover et. al. ICD-Sonden und das weibliche Geschlecht [18].
Die Lungenembolie als mögliche Komplikation bei einer Sondenextraktion ist vor allem bei der Extraktion von infizierten Schrittmacheroder ICD-Systemen mit Vegetationen an den Sonden ein wichtiges Thema. Hierbei muss bei einem transvenösen Vorgehen vor allem die Grösse der Vegetationen beachtet werden, denn die Lungenembolie muss bei diesem Approach erwartet werden. Die Grösse der Vegetation entscheidet also darüber, ob diese Lungenembolie dann eine klinische Relevanz hat oder ob sie klinisch inapparent verläuft. Man sagt, dass Vegetationen mit einer Fläche von mehr als 100 mm2 nicht mehr transvenös, sondern offen über eine Thorakotomie entfernt werden sollten. Dem gegenüber steht jedoch das höhere Risiko des offenen Vorgehens, weswegen es Fallberichte über erfolgreiche transvenöse Extraktionen von Sonden mit grösseren Vegetationen ohne klinisch relevante Lungenembolie gibt [20].
Auch kann es bei der Extraktion von nicht-infizierten Sonden zu Lungenembolien kommen; hier muss man annehmen, dass die meisten Verläufe klinisch inapparent sind, weswegen die Angabe von genauen Zahlen schwierig sein dürfte. Marijon et al. geben eine Inzidenz von klinisch relevanten Lungenembolien von 1,9% an, wobei 0,3% mit tödlichem Verlauf waren [17].
Perikardergüsse kommen relativ häufig nach transvenösen Extraktionsprozeduren vor. Glover et al. beschreiben Perikardergüsse in ca. 15% der Fälle, wobei die meisten davon ohne hämodynamische Relevanz waren, nur 0,6% waren kreislaufkompromittierend und mussten entlastet werden. In knapp 12% wurden die Ergüsse als leichtgradig (1–10 mm), in knapp 2% als mittelgradig (10–20 mm) beschrieben [18].
Minimalanforderungen an Operateure
Die Heart Rhythm Society hat für extrahierende Ärzte Minimalanforderungen definiert, welche erfüllt sein sollen, um dem Patienten eine sicheres Vorgehen anbieten zu können [3,21]. Diese Minimalanforderungen finden sich ebenfalls in den schweizerischen «Richtlinien 2011 zur Herzschrittmacher- und Defibrillatortherapie und perkutanen Katheterablation» [22].
Um Extraktionen selbstständig durchzuführen zu dürfen, sollen ein Minimum an 40 Sonden unter Anleitung eines Supervisors als Erstoperateur extrahiert werden. Hierbei sollen verschiedene Zugangswege sowie verschiedene Extraktionstechniken und die Verwendung unterschiedlicher Instrumente trainiert werden.
Hat man diese Grundvoraussetzungen erfüllt, so sollen laut schweizerischen Richtlinien pro Jahr ein Minimum von 15 Sondenextraktionen durchgeführt werden, um die Routine und Fähigkeiten hierfür zu aufrechtzuhalten [22]. Die Heart Rhythm Society fordert ein jährliches Minimum von 20 Extraktionen.
Supervisoren müssen mindestens 75 Sonden selbstständig extrahiert haben, mit ähnlichen Ergebnissen wie in der gängigen Literatur angegeben [3,21].
Sonde extrahieren oder stilllegen?
Das am meisten übersehene Risiko einer stillgelegten Sonde ist die potentielle Notwendigkeit einer späteren Extraktion [1]. Nun kommen bei diesem Gedanken mehrere Aspekte zur Berücksichtigung. Zunächst kommt über die gesamte Implantationsdauer von Schrittmachersystemen das kumulative Infektionsrisiko, das sich natürlich mit jedem Aggregatwechsel erhöht, zum Tragen. Silvetti et al. untersuchten das Outcome bei jungen Patienten mit stillgelegten, funktionslosen endokardialen Sonden. Hierbei zeigte sich für Patienten mit stillgelegten Sonden ein Infektionsrisiko von 11% [23]. Böhm et al. untersuchten die Komplikationsrate stillgelegter, nicht infizierter Schrittmachersonden und konnten bei 20% der Patienten Komplikationen im Verlauf dokumentieren, wobei 12% der Patienten deswegen eine chirurgische Revision benötigten [24]. Des weiteren verdoppelt sich pro drei Jahre Implantationsdauer die Wahrscheinlichkeit einer erfolglosen oder partiellen Extraktion laut Byrd et al. [6]. Diese Aspekte zusammengenommen führen vor allem bei jungen Patienten dazu, dass eine Stillegung einer Sonde nicht sinnvoll erscheint und diese Massnahme zu einer palliativen macht, die letztendlich in eine Situation münden kann, in der eine Sondenextraktion unvermeidbar ist. Diese steht dann unter ungünstigeren Ausgangsbedingungen ist und ist mit einem höheren Risiko verbunden.
Es muss jedoch auch erwähnt werden, dass die Extraktion einer solchen Sonde anstelle deren Stillegung eine Klasse-IIb-Indikation nach dem zuvor beschriebenen Expertenkonsensus darstellt. In solchen Situationen ist eine individuelle Nutzen-Risiko-Abwägung unter Berücksichtigung sowohl der Risiken einer Extraktion als auch der Risiken einer Stillegung und nicht zuletzt der Erfahrung des Operateurs angezeigt.
Zusammenfassung
Extraktionen von Schrittmacher- und ICD-Sonden gehören in die Hände von Spezialisten mit entsprechender Erfahrung. Sondenextraktionen sollten nur in einer Operationssaalumgebung durchgeführt werden, eine notfallmässige Thorakotomie muss zu jedem Zeitpunkt möglich sein. Die Möglichkeit zur extrakorporalen Zirkulation muss vorhanden sein. Ebenso ist eine sorgfältige Vorbereitung des Patienten von Seiten der Anästhesie zwingend notwendig. Bei Berücksichtigung aller Vorsichtsmassnahmen können Sondenextraktionen heutzutage in den Händen von Spezialisten mit einer hohen Erfolgsrate und mit einem niedrigen operativen Risiko durchgeführt werden.
Selbstverständlich setzt jede Sondenextraktion immer eine sorgfältige und individuelle Nutzen-Risiko-Abwägung für den individuellen Patienten voraus.
Funding/Potential Competing Interests
No financial support and no other potential conflict of interest relevant to this article was reported.
References
- Maytin, M.; Epstein, L.M.; Henrikson, C.A. Lead extraction is preferred for lead revisions and system upgrades: When less is more. Circ Arrhythm Electrophysiol. 2010, 3, 413–424. [Google Scholar] [CrossRef] [PubMed]
- Hauser, R.G.; Katsiyiannis, W.T.; Gornick, C.C.; Almquist, A.K.; Kallinen, L.M. Deaths and cardiovascular injuries due to device-assisted implantable cardioverter-defibrillator and pacemaker lead extraction. Europace. 2010, 12, 395–401. [Google Scholar] [CrossRef] [PubMed]
- Wilkoff, B.L.; Love, C.J.; Byrd, C.L.; Bongiorni, M.G.; Carrillo, R.G.; Crossley, G.H.; et al. Transvenous Lead Extraction: Heart Rhythm Society Expert Consensus on Facilities, Training, Indications, and Patient Management. Heart Rhythm. 2009, 6, 1085–1104. [Google Scholar] [CrossRef] [PubMed]
- Epstein, A.E.; Kay, G.N.; Plumb, V.J.; Dailey, S.M.; Anderson, P.G. Gross and microscopic pathological changes associated with nonthoracotomy implantable defibrillator leads. Circulation. 1998, 98, 1517–1524. [Google Scholar] [CrossRef]
- Smith, M.C.; Love, C.J. Extraction of Transvenous Pacing and ICD Leads. PACE. 2008, 31, 736–752. [Google Scholar] [CrossRef]
- Byrd, C.L.; Wilkoff, B.L.; Love, C.J.; Sellers, T.D.; Turk, K.T.; Reeves, R.; et al. Intravascular extraction of problematic or infected permanent pacemaker leads: 1994–1996. U.S. Extraction Database, MED Institute. Pacing Clin Electrophysiol. 1999, 22, 1348–1357. [Google Scholar] [CrossRef]
- Farooqi, F.M.; Talsania, S.; Hamid, S.; Rinaldi, C.A. Extraction of cardiac rhythm devices: Indications, techniques and outcomes forthe removal of pacemaker and defibrillator leads. Int J Clin Pract. 2010, 64, 1140–1147. [Google Scholar] [CrossRef]
- del Río, A.; Anguera, I.; Miró, J.M.; Mont, L.; Fowler VGJr Azqueta, M.; Mestres, C.A. Surgical treatment of pacemaker and defibrillator lead endocarditis: The impact of electrode lead extraction on outcome. Chest. 2003, 124, 1451–1459. [Google Scholar] [CrossRef]
- Agarwal, S.K.; Kamireddy, S.; Nemec, J.; Voigt, A.; Saba, S. Predictors of complications of endovascular chronic lead extractions from pacemakers and defibrillators: A single-operator experience. J Cardiovasc Electrophysiol. 2009, 20, 171–175. [Google Scholar] [CrossRef]
- Wazni, O.; Epstein, L.M.; Carrillo, R.G.; Love, C.; Adler, S.W.; Riggio, D.W., et. al. Lead extraction in the contemporary setting: The LExICon study: An observational retrospective study of consecutive laser lead extractions. J Am Coll Cardiol. 2010, 55, 579–586. [Google Scholar] [CrossRef]
- Calvagna, G.M.; Evola, R.; Scardace, G.; Valsecchi, S. Single-operator experience with a mechanical approach for removal of pacing and implantable defibrillator leads. Europace. 2009, 11, 1505–1509. [Google Scholar] [CrossRef] [PubMed]
- Bongiorni, M.G.; Soldati, E.; Zucchelli, G.; Di Cori, A.; Segreti, L.; De Lucia, R.; et al. Transvenous removal of pacing and implantable cardiac defibrillating leads using single sheath mechanical dilatation and multiple venous approaches: High success rate and safety in more than 2000 leads. Eur Heart J. 2008, 29, 2886–2893. [Google Scholar] [CrossRef] [PubMed]
- Jones SO4th Eckart, R.E.; Albert, C.M.; Epstein, L.M. Large. Single-center, single-operator experience with transvenous lead extraction: Outcomes and changing indications. Heart Rhythm. 2008, 5, 520–525. [Google Scholar] [CrossRef] [PubMed]
- Kennergren, C.; Bjurman, C.; Wiklund, R.; Gäbel, J. A single-centre experience of over one thousand lead extractions. Europace. 2009, 11, 612–617. [Google Scholar] [CrossRef]
- Almehmi, A.; Ashraf, S.S.; Malas, A.M.; McCowan, R. Laser extraction of infected pacemaker and ICD leads: Early experience at Charleston Area Medical Center. W V Med J. 2006, 102, 20–22. [Google Scholar]
- Robinson, T.; Oliver, J.; Sheridan, P.; Sahu, J.; Bowes, R. Fragmentation and embolization of pacemaker leads as a complication of lead extraction. Europace. 2010, 12, 754–755. [Google Scholar] [CrossRef]
- Marijon, E.; Boveda, S.; De Guillebon, M.; Jacob, S.; Vahdat, O.; Barandon, L.; et al. Contributions of advanced techniques to the success and safety of transvenous leads extraction. PACE. 2009, 32, S38–S41. [Google Scholar] [CrossRef]
- Glover, B.M.; Watkins, S.; Mariani, J.A.; Yap, S.; Asta, J.; Cusimano, R.J.; et al. Prevalence of tricuspid regurgitation and pericardial effusions following pacemaker and defibrillator lead extraction. Int J Cardiol. 2010, 145, 593–594. [Google Scholar] [CrossRef]
- Moak, J.P.; Freedenberg, V.; Ramwell, C.; Skeete, A. Effectiveness of Excimer Laser-Assisted Pacing and ICD Lead Extraction in Children and Young Adults. PACE. 2006, 29, 461–466. [Google Scholar] [CrossRef]
- Calton, R.; Cameron, D.; Cusimano, R.J.; Merchant, N.; Chauham, V. Successful laser-assisted removal of an infected ICD lead with a large vegetation. PACE. 2006, 29, 910–913. [Google Scholar] [CrossRef]
- Mitka, M. Group offers advice on safe extraction of lead wires in implantable heart devices. JAMA. 2009, 302, 244–245. [Google Scholar] [CrossRef]
- Schläpfer, J.; Babotai, I.; Bauersfeld, U.; Burri, H.; Fuhrer, J.; Gloor, H.; Sticherling, C.; Zwicky, P. Richtlinien 2011 zur Herzschrittmacherund Defibrillatortherapie und perkutanen Katheterablation. Cardiovascular Medicine. 2011, 14, 86–91. [Google Scholar]
- Silvetti, M.S.; Drago, F. Outcome of young patients with abandoned, nonfunctional endocardial leads. Pacing Clin Electrophysiol. 2008, 31, 473–479. [Google Scholar] [CrossRef]
- Böhm, A.; Pinter, A.; Duray, G.; Lehoczyk, D.; Dudas, G.; Tomcsanyi, I.; et al. Complications due to abandoned noninfected pacemaker leads. PACE. 2001, 24, 1721–1724. [Google Scholar] [CrossRef]
© 2011 by the author. Attribution - Non-Commercial - NoDerivatives 4.0.