Swinging Heart
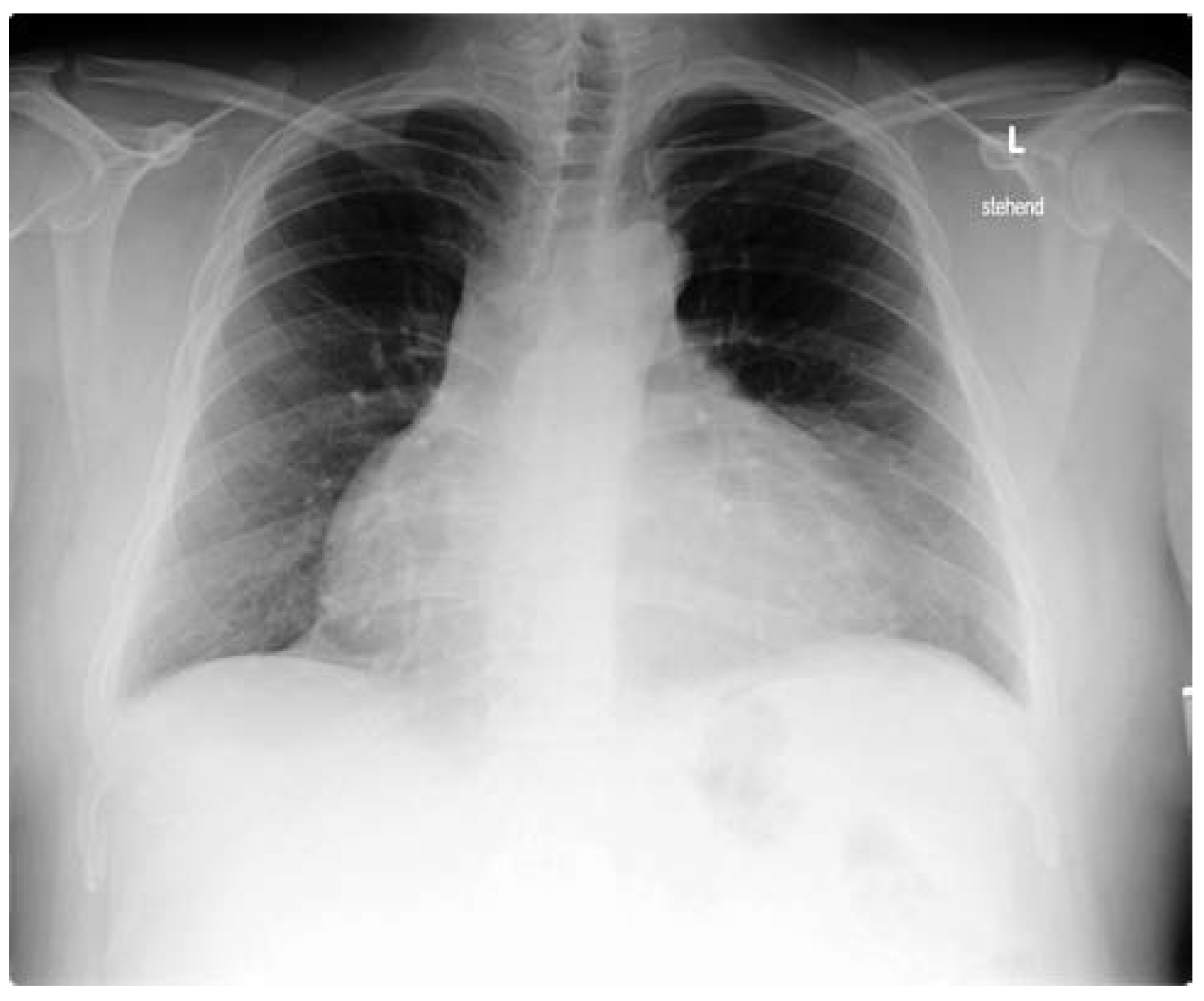
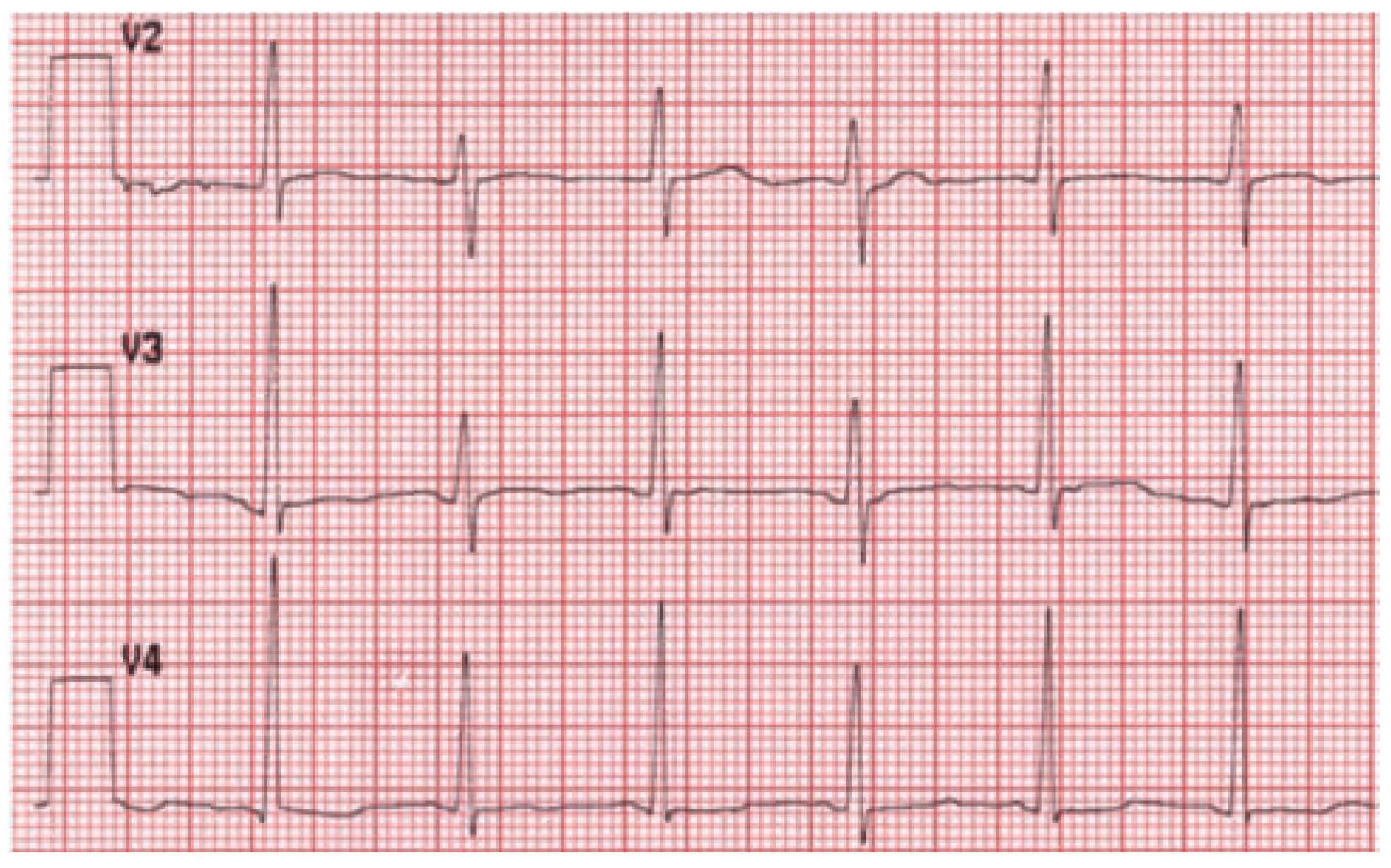
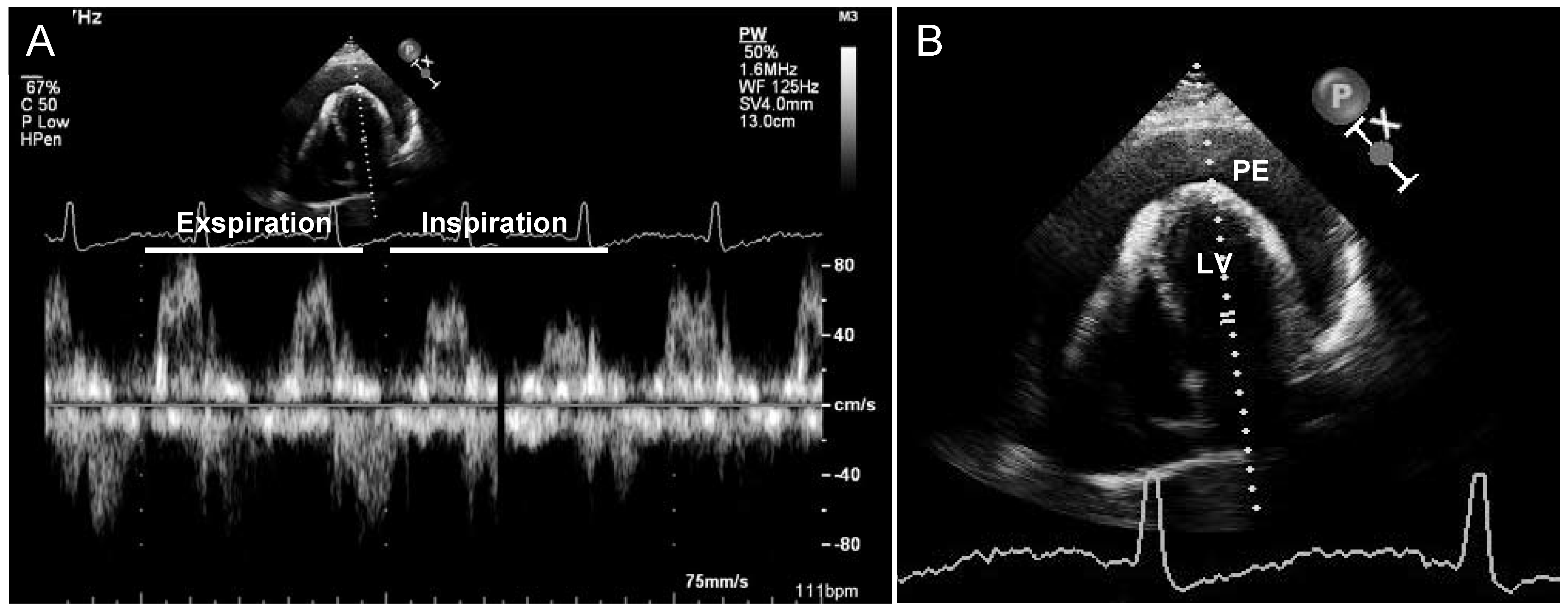
Fallbeschreibung
Conflicts of Interest
References
- Atar, S.; et al. Bloody pericardial effusion in patients with cardiac tamponade. Chest. 1999, 116, 1564–1569. [Google Scholar] [CrossRef] [PubMed]
- Imazio, M.; et al. Diagnosis and management of acute pericardial diseases. Nat Rev Cardiol. 2009, 6, 743–751. [Google Scholar] [CrossRef]
- Imazio, M.; et al. Colchicin in addition to conventional therapy for acute pericarditis: Results of the COlchicin for acute PEricarditis (COPE) trial. Circulation. 2005, 112, 2012–2016. [Google Scholar] [CrossRef]
© 2010 by the author. Attribution - Non-Commercial - NoDerivatives 4.0.
Share and Cite
Weber, N.; Steffen, C.; Huber, L.C. Swinging Heart. Cardiovasc. Med. 2010, 13, 376. https://doi.org/10.4414/cvm.2010.01550
Weber N, Steffen C, Huber LC. Swinging Heart. Cardiovascular Medicine. 2010; 13(12):376. https://doi.org/10.4414/cvm.2010.01550
Chicago/Turabian StyleWeber, Nina, Christian Steffen, and Lars C. Huber. 2010. "Swinging Heart" Cardiovascular Medicine 13, no. 12: 376. https://doi.org/10.4414/cvm.2010.01550
APA StyleWeber, N., Steffen, C., & Huber, L. C. (2010). Swinging Heart. Cardiovascular Medicine, 13(12), 376. https://doi.org/10.4414/cvm.2010.01550



