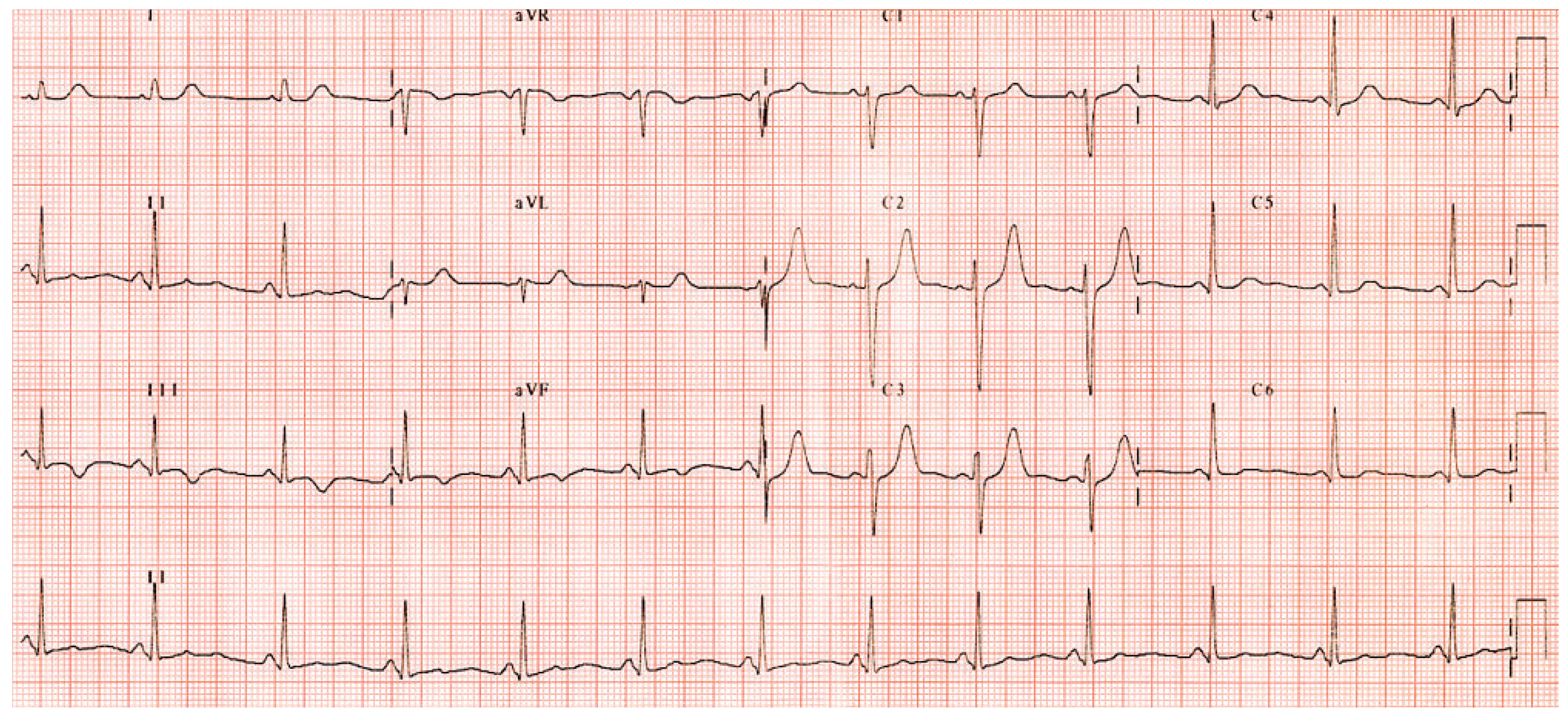
Ein 36-jähriger Patient stellte sich bei seinem Hausarzt vor, nachdem er auf einer Skitour eine Woche zuvor Dyspnoe, Herzrasen, ein thorakales Druckgefühl und Schwindel verspürt hatte. Sein Risikoprofil war positiv bezüglich Nikotin (15 pack-years) und Familienanamnese. Der körperliche Untersuchungsbefund war unauffällig. Er nahm keine Medikamente ein. Das Ruhe-EKG zeigte folgenden Befund (
Abbildung 1). Welche Diagnose ist richtig?
Intraventrikuläre Reizleitungsstörung
Status nach Hinterwandinfarkt
Status nach Vorderwandinfarkt
Wolff-Parkinson-White-Syndrom
Lown-Ganong-Levine-Syndrom
inkompletter Rechtsschenkelblock
Lösung
Hier liegt die klassische Diagnose eines WPW-Syndroms mit verkürzter PQ-Zeit und vorhandener Delta-Welle vor. Das pathophysiologische Korrelat besteht in einer zusätzlichen, d.h. einer akzessorischen Bahn zwischen Vorhof und Kammer. Da die akzessorische Bahn im Gegensatz zu dem AV-Knoten keine Verzögerung verursacht, kommt es zu einer vorzeitigen ventrikulären Depolarisation, der sogenannten Präexzitation des Ventrikels durch die Leitung über die akzessorische Bahn, was sich im EKG in der Delta-Welle zeigt. Der nachfolgende QRS-Komplex entsteht durch eine Fusion der Ventrikeldepolarisation über den AV-Knoten und der akzessorischen Bahn.
Da die Stromrichtung definitionsgemäss von – nach + orientiert ist, wird am Ursprung einer Depolarisation, von wo sich die Erregungsfront wegbewegt, ein negativer Ausschlag verzeichnet. Der stärkste negative Ausschlag der Delta-Welle befindet bei unserem Patienten in Ableitung III. Dies könnte hier als pathologische «Q-Zacke» im Sinne eines alten Hinterwandinfarktes fehlgedeutet werden, jedoch ist dies durch die verkürzte PQ-Zeit mit vorhandener Delta-Welle auszuschliessen. Die Ableitung III liegt auf dem Cabrera-Kreis bei 120 Grad, entsprechend mit einer rechts posteroseptalen Lokalisation der akzessorischen Bahn, jedoch sind hier Abweichungen aufgrund der anatomischen Lage des Herzens im Thorax nicht selten.
Ein WPW-Syndrom ist als potentiell gefährlich einzustufen, da es sehr kurze Refraktärzeiten aufweisen kann (im Gegensatz zum AV-Knoten), und damit im Extremfall ein schnell übergeleitetes Vorhofflimmern zu Kammerflimmern degenerieren kann. Refraktärzeiten <270 ms gelten als potentiell gefährlich.
Deshalb muss zwingend jeder, auch asymptomatische, Patient mit einem WPW-EKG abgeklärt werden [
1]. Eine einfache initiale Untersuchungsmethode ist eine Ergometrie, um zu prüfen, ob die Delta-Welle auch bei höheren Frequenzen persistiert oder ob bereits bei physiologischen Frequenzen die Refraktärzeit erreicht wird, was anhand eines abrupten Verschwindens der Delta-Welle erkennbar ist.
Bei asymptomatischen Patienten über 35 Jahre, bei denen die Delta-Welle in der Ergometrie verschwindet, kann ggf. auf eine Katheterablation verzichtet werden. Bei allen anderen Patienten muss eine elektrophysiologische Untersuchung zur Risikostratifizierung und in der Regel eine anschliessende Ablation durchgeführt werden.
Unabhängig davon besteht bei symptomatischen Patienten per se eine Ablationsindikation. Zumindest bei rechtsseitigen Bahnen sollte eine Echokardiographie zum Ausschluss einer Ebstein-Anomalie erfolgen.
Bei dem oben beschriebenen Patienten ist entsprechend eine Echokardiographie mit Normalbefund erhoben und direkt im Anschluss eine elektrophysiologische Untersuchung mit Ablation der rechtsposteroseptalen Bahn durchgeführt worden. Das resultierende EKG zeigt
Abbildung 2. Die persistierenden Repolarisationsstörungen in den inferioren Ableitungen sind im Sinne eines Memory-Phänomens bei zuvor pathologischer Depolarisation in diesem Bereich zu erklären.